El estrabismo o desalineamiento de los ojos es uno de los problemas oftalmológicos más frecuentes en niños y afecta aproximadamente al 4% de los menores de 6 años. Este trastorno puede producir pérdida de visión (ambliopía) y tener efectos psicológicos importantes. La detección y el tratamiento precoces son fundamentales para evitar el deterioro visual permanente. De los niños con estrabismo, el 30-50% sufre pérdida de visión secundaria (ambliopía). La restauración del alineamiento correcto debe lograrse en fases precoces del desarrollo visual para que estos niños adquieran una visión binocular normal. El término estrabismo significa «desviar la mirada o mirar torcido». Hay muchos términos relacionados que conviene conocer.
La ortoforia es el estado de equilibrio ocular perfecto, en el que el aparato oculomotor consigue que los ojos estén coordinados y alineados en todas las posiciones de la mirada para cualquier distancia. Incluso cuando se interrumpe la fusión, como al ocluir un ojo, los individuos ortofóricos mantienen un alineamiento perfecto. La ortoforia es infrecuente, porque la mayoría de las personas tienen una pequeña desviación latente (heteroforia).
En algunas ocasiones algunas personas suelen desviar un ojo pero por causas como el estrés conocido como:
La heteroforia es la tendencia latente a desviar un ojo. Esta desviación latente se controla en general gracias a los mecanismos fusionales que mantienen la visión binocular y evitan la diplopía. El ojo se desvía sólo en ciertas circunstancias, como fatiga, enfermedad y estrés, o en las pruebas que impiden la fusión normal (como cuando se tapa un ojo). Si el grado de heteroforia es grande, puede originar síntomas molestos, como diplopía transitoria, cefaleas o astenopía (fatiga visual). Es habitual encontrar en los individuos normales cierto grado de heteroforia que suele ser asintomática.
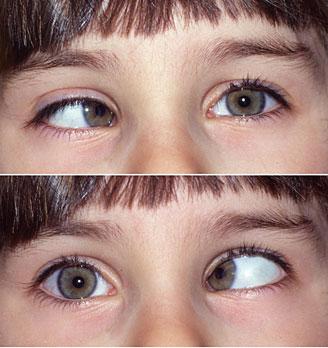
La heterotropia es el desalineamiento ocular constante. Se produce por la incapacidad de los mecanismos fusionales para controlar la desviación. Las tropias pueden ser alternantes y afectar a ambos ojos, o bien ser unilaterales. En la tropia alternante no hay preferencia para fijar con uno u otro ojo: los dos se desvían con igual frecuencia. La visión suele ser normal en ambos ojos porque se usan alternativamente. La tropia unilateral es una situación más grave porque es siempre un ojo el desviado. El ojo no desviado se convierte en dominante, por lo que el otro puede sufrir pérdida de visión o ambliopía.
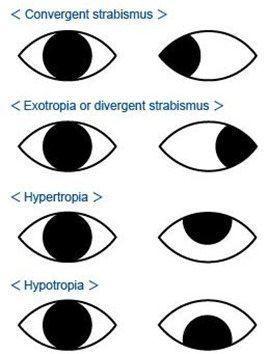
En el estrabismo es frecuente describir el tipo de desviación, ya que esto orienta sobre las causas y las posibilidades terapéuticas. Los prefijos endo, exo, hiper e hipo se añaden a los términos foria y tropia para definir el tipo de desviación. Las endoforias y las endotropias son desviaciones hacia dentro o convergentes, mientras que en las exoforias y exotropias los ojos se desvían hacia fuera o divergen.
En las hiperdesviaciones e hipodesviaciones el ojo se desvía hacia arriba o abajo, respectivamente. En casos de estrabismo unilateral se puede incluir el ojo desviado en la descripción (p. ej., endotropia izquierda).
DIAGNÓSTICO.
Se pueden usar muchas técnicas diagnósticas para valorar el alineamiento y los movimientos de los ojos en los casos de estrabismo. En el niño con estrabismo o cualquier otro trastorno ocular es obligatorio determinar la agudeza visual. La disminución de visión en un ojo requiere descartar una desviación ocular u otras anomalías, que podrían pasarse por alto en una exploración superficial. Incluso las desviaciones estrábicas de pocos grados de magnitud, inapreciables a simple vista, producen en ocasiones ambliopía y una pérdida de visión muy acusada.
Las pruebas de tapado (cover tests)
Para el estrabismo requieren la atención y colaboración del niño, una movilidad ocular adecuada y una visión razonablemente buena en los dos ojos. Si falla cualquiera de estas condiciones, los resultados de estas pruebas pueden no ser válidos.
Estas pruebas incluyen la de tapar-destapar (cover-uncover) y la de tapado alternante. En la primera de ellas, el niño mira un objeto alejado, preferiblemente a 6 m. En los pacientes mayores de 3 años suele recurrirse a una escala de optotipos, mientras que para los niños más pequeños se emplea un juguete de colores vivos o que emita ruido y llame su atención. Mientras el niño mira el objeto de fijación, el examinador le tapa un ojo y observa el movimiento del otro. Si no ocurre ningún movimiento, no hay desviación aparente de ese ojo.
Después de examinar un ojo, se repite la prueba para el otro. En la prueba de tapado alternante, el examinador tapa y destapa cada ojo con rapidez, pasando de un lado a otro. Si el niño tiene cualquier desviación ocular, el ojo se mueve rápidamente al pasar el oclusor al otro ojo. Tanto la prueba de tapar-destapar como la de tapado alternante deben realizarse para cerca y lejos, con y sin gafas. La prueba de tapar-destapar diferencia las tropias o desviaciones manifiestas de las desviaciones latentes o forias.
MANIFESTACIONES CLÍNICAS Y TRATAMIENTO
La clasificación etiológica del estrabismo es compleja y debe distinguirse el tipo de desviación según la causa, existiendo formas concomitantes e incomitantes.
Estrabismo concomitante
Es el tipo más habitual. No suele haber defectos en los músculos extraoculares. El grado de desviación es más o menos constante en las diversas posiciones de la mirada.
El seudoestrabismo (seudoendotropia)
Es uno los motivos de consulta pediátrica más frecuente en lactantes. Se caracteriza por un estrabismo aparente, aunque los ejes visuales están alineados de manera correcta. Los padres a menudo refieren que, cuando su hijo mira de lado, el ojo se le esconde. La seudoendotropia puede diferenciarse del verdadero estrabismo porque los reflejos luminosos corneales son simétricos en ambos ojos y la prueba de tapar-destapar no detecta movimiento de refijación. Una vez confirmada la seudoendotropia, hay que tranquilizar a los padres y explicarles que se corregirá con el tiempo, porque al crecer el niño el puente nasal se hace más prominente y desplaza los pliegues epicantales, con lo que la esclerótica nasal se equipara a la cantidad visible en la parte lateral. Lo que termina desapareciendo es la desviación aparente del ojo. Muchos padres creen que sus hijos tienen realmente una endotropia pero que se curará sola; como los niños con seudoestrabismo pueden padecer más adelante un verdadera endotropia, hay que advertir a los padres y pediatras que si la desviación aparente no mejora conviene revisar al paciente.
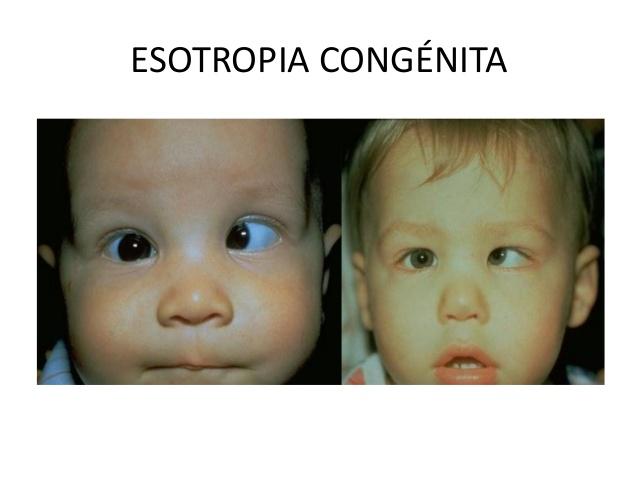
Las endodesviaciones
Constituyen el tipo más frecuente de estrabismo en los niños y representan más del 50% de todas las desviaciones oculares. El término endotropia congénita es confuso, porque son pocos los niños con este diagnóstico que realmente nacen con estrabismo. Se denominan así los casos de estrabismo diagnosticados antes de los 6 meses de edad, por lo que algunos autores prefieren hablar de endotropia del lactante. Como la desviación es grande, a menudo existe fijación cruzada, es decir, que el niño mira a la derecha con su ojo izquierdo y a la izquierda con el derecho. En la fijación cruzada, el paciente tiende a no alejar los ojos de la nariz (abducción), lo que puede simular una parálisis bilateral del VI par.
Los niños con endotropia congénita tienen defectos de refracción con la misma frecuencia que los niños normales de la misma edad. En esto se diferencian del alto grado de hipermetropía típico de la endotropia acomodativa. La ambliopía es bastante habitual en los niños con endotropia congénita.
El objetivo principal del tratamiento de la endotropia congénita es eliminar o reducir en lo posible la desviación. En teoría, esto conllevaría una visión normal en cada ojo, alineamiento ocular y desarrollo de visión binocular. El tratamiento precoz tiene más posibilidades de conseguir visión binocular, que sirve para mantener el alineamiento ocular a largo plazo. Una vez que se ha tratado la ambliopía asociada, se realiza una intervención quirúrgica para alinear los ojos. Incluso aunque éstos se alineen de manera satisfactoria con una operación, es normal que aparezcan con posterioridad desviaciones verticales en estos niños, sobre todo hiperfunción del músculo oblicuo inferior y desviación vertical disociada.
Es importante que los padres comprendan que, aunque la primera intervención quirúrgica tenga éxito, puede ser sólo el primer paso del tratamiento. Como muchos niños presentan nuevas desviaciones o ambliopía con posterioridad, deben ser vigilados estrechamente durante todo el período de maduración visual.
Es importante advertir a los padres de los niños con endotropia acomodativa que el estrabismo puede empeorar aparentemente cuando no se llevan puestas las gafas prescritas. Los padres pueden decir que antes de llevar gafas el niño tenía una desviación pequeña, pero que se ha hecho más grande al quitarse las gafas, y a veces creen que las gafas han aumentado elestrabismo. Este aparente empeoramiento se debe a que el niño sigue acomodando para enfocar de forma adecuada cuando se quita las gafas y este esfuerzo acomodativo aumenta la endotropia.
La mayoría de los niños mantiene los ojos derechos tras el tratamiento inicial. Comola hipermetropía suele disminuir con los años, muchos pacientes pueden prescindir de las gafas y seguir con los ojos alineados. En algunos pacientes persiste una endodesviación residual, incluso con las gafas puestas (endotropia no acomodativa), sobre todo si ha pasado cierto tiempo entre la aparición de la endotropia acomodativa y el tratamiento. En otros, el estrabismo puede controlarse al principio con las gafas y luego empeorar a pesar de las lentes (deterioro). Está indicada la cirugía para el componente no acomodativo de la endotropia o si se produce deterioro, con el fin de recuperar la visión binocular.
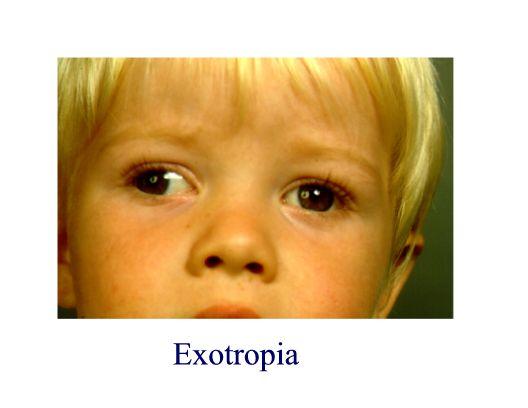
Las exodesviaciones
Constituyen el segundo tipo más frecuente de desalineamiento. La desviación divergente puede ser intermitente o constante; la exotropia intermitente es la más habitual en la infancia.
Se caracteriza por una desviación hacia fuera de un ojo, en general cuando el niño mira a lo lejos, que se hace más frecuente con la fatiga o las enfermedades. La exposición a una luz brillante puede causar un cierre reflejo del ojo exotrópico. Como los ojos pueden mantenerse derechos al principio durante la mayoría del tiempo, la agudeza visual suele ser buena en ambos ojos y la visión binocular normal. La edad de comienzo de la exotropia intermitente varía, aunque suele situarse entre los 6 meses y los 4 años. La decisión de intervenir quirúrgicamente se basa en la magnitud y la frecuencia de la desviación. Si ésta es pequeña y poco frecuente, parece razonable observar su evolución. Si la exotropia es grande o aumenta su frecuencia, está indicada la cirugía para mantener una visión binocular normal. La exotropia constante en raras ocasiones es congénita. Ciertas enfermedades neurológicas o anomalías de la órbita ósea, como la enfermedad de Crouzon, se asocian con estrabismo divergente. La exotropia a edades avanzadas de la vida representa en ocasiones el deterioro de una exotropia intermitente infantil. La cirugía puede restaurar la visión binocular incluso en los casos de larga evolución.
Estrabismo incomitante
Cuando existe una paresia o parálisis de algún músculo se produce un desequilibrio muscular en el que la desviación ocular varía según la dirección de la mirada. Las parálisis de comienzo reciente se caracterizan por síntomas de diplopía que empeora en una dirección y por la presencia de una desviación ocular que aumenta en el campo de acción del músculo parético; su magnitud es mayor cuando el niño fija con el ojo afectado.
Parálisis del III par
En los niños, las parálisis del III par suelen ser congénitas. Esta forma congénita se asocia a menudo con anomalías embriológicas o traumatismos obstétricos. Las parálisis adquiridas del III par en un niño pueden ser un signo ominoso de problemas neurológicos como neoplasias o aneurismas intracraneales. También se deben en ocasiones a causas menos graves, como infecciones, traumatismos cefálicos, síndromes posvirales o migraña.
Parálisis del IV par
Estas parálisis pueden ser congénitas o adquiridas. Como este nervio tiene un largo trayecto intracraneal, es muy susceptible a los traumatismos craneoencefálicos. No obstante, en los niños las parálisis del IV par son más a menudo congénitas que traumáticas.
Esta parálisis produce debilidad del músculo oblicuo superior, que origina desviación hacia arriba del ojo o hipertropia. Como el músculo antagonista oblicuo inferior no es contrarrestado, el ojo afectado se eleva cuando mira hacia la nariz. Los niños presentan por regla general una inclinación de la cabeza hacia el hombro del lado opuesto a la parálisis, con descenso del mentón y cara girada hacia el lado sano. Esta posición aleja el ojo del área de máxima acción del músculo afectado, por lo que consigue reducir la desviación y la diplopía asociada. El tortícolis prolongado puede inducir asimetría facial.
Como la posición anormal de la cabeza mantiene el alineamiento ocular del niño, la ambliopía es rara. Al no existir alteraciones en los músculos cervicales, los intentos de corregir el tortícolis mediante ejercicios y cirugía del cuello son ineficaces. La parálisis del oblicuo superior puede ser difícil de reconocer porque a veces las desviaciones cefálica y ocular son mínimas. Debe llevarse a cabo una operación sobre los músculos oculares para mejorar el alineamiento ocular y eliminar la posición cefálica anormal.
Parálisis del VI par
Estas parálisis ocasionan un estrabismo acusado con incapacidad para mover el ojo hacia fuera. Los niños presentan a menudo giro de la cabeza hacia el músculo paralizado, ya que esta posición les permite conservar la visión binocular. La endotropia es mayor cuando el ojo se mueve hacia el músculo afectado.
APRAXIA OCULOMOTORA CONGÉNITA
Este trastorno congénito de la mirada conjugada se caracteriza por un defecto en la mirada horizontal voluntaria, movimientos compensadores en resorte de la cabeza y conservación de los movimientos oculares de seguimiento lento y reflejos. Otros posibles hallazgos son ausencia de la fase rápida (de refijación) del nistagmo optocinético y desviación obligada de los ojos en sentido opuesto cuando se gira el cuerpo. Los niños afectados en general son incapaces de mirar con rapidez a los lados de forma voluntaria cuando se les llama o de ver un objeto de localización excéntrica, aunque sí pueden seguir un objeto que se mueve con lentitud hacia los lados. Para compensar este defecto en los movimientos oculares intencionados, los niños giran bruscamente la cabeza para llevar los ojos a la posición deseada y suelen parpadear varias veces para intentar cambiar la fijación. Los signos tienden a atenuarse con los años. Se desconoce la patogenia de la apraxia oculomotora congénita. Podría deberse a un retraso en la mielinización de las vías motoras oculares.
En algunos pacientes se han encontrado anomalías estructurales del sistema nervioso central, como agenesia del cuerpo calloso y el vermis cerebeloso, porencefalia, hamartoma del orificio de Monro y macrocefalia. Muchos niños con apraxia oculomotora congénita sufren retrasos en el desarrollo motor y cognitivo.
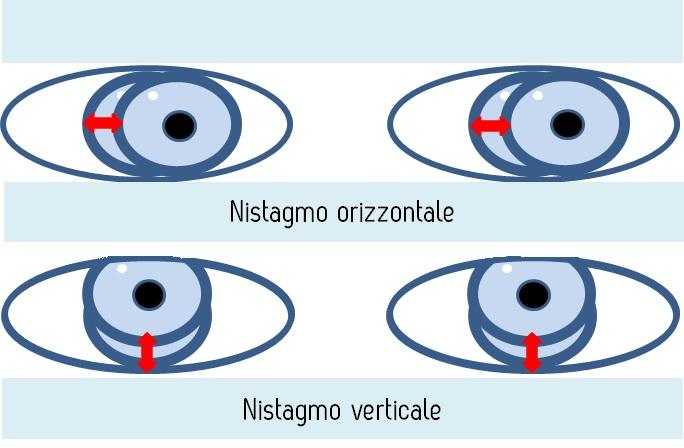
NISTAGMO
El nistagmo (oscilaciones rítmicas de uno o ambos ojos) se debe a alteraciones en cualquiera de los tres mecanismos básicos que regulan la posición y los movimientos oculares: la fijación, la mirada conjugada y los mecanismos vestibulares. Además, existe un nistagmo fisiológico que puede ponerse de manifiesto con los estímulos apropiados
El nistagmo sensorial congénito se asocia generalmente con anomalías oculares que producen descenso de agudeza visual; entre los trastornos que producen nistagmo de aparición precoz destacan el albinismo, la aniridia, la acromatopsia, las cataratas congénitas, las maculopatías congénitas y la atrofia óptica congénita. En ocasiones, el nistagmo se hereda con patrón dominante o ligado al cromosoma X sin anomalías oculares evidentes.
El nistagmo motor idiopático congénito se caracteriza por oscilaciones horizontales en resorte que dependen de la mirada; así, el nistagmo es más acusado en algunas posiciones de la mirada que en otras, y bate en la dirección de la mirada. No hay defectos anatómicas normal. Puede haber un punto nulo en el que el nistagmo se atenúa y la visión mejora; es típico que la cabeza adopte una posición compensadora, girando hacia la posición de menor nistagmo. Se desconoce el origen de este nistagmo congénito en resorte que, en ocasiones, es hereditario. Pueden operarse los músculos oculares para eliminar la posición anormal de la cabeza haciendo coincidir el punto de mejor visión con la mirada al frente.
El nistagmo adquirido requiere un estudio a fondo inmediato. Son especialmente preocupantes el nistagmo inducido por la mirada y el nistagmo parético, que se asocian con enfermedades cerebelosas, troncoencefálicas o cerebrales.
El nistagmo de convergencia o retracción es el movimiento repetitivo de los ojos hacia la órbita o en convergencia. Suele asociarse con una parálisis de la mirada vertical en el contexto de un síndrome de Parinaud (del acueducto de Silvio), de origen neoplásico, vascular o inflamatorio. En los niños, el nistagmo de retracción sugiere principalmente un pinealoma o hidrocefalia.
El espasmo salutatorio (spasmus nutans) es un tipo especial de nistagmo infantil adquirido. En su forma completa, se caracteriza por la tríada de nistagmo pendular, cabeceos y tortícolis. El nistagmo típico es muy fino, rápido, horizontal y pendular, a menudo asimétrico o incluso unilateral. Suele aparecer durante el primer o segundo año de vida. Los diversos componentes de la tríada pueden presentarse a edades diferentes. En muchos casos, la enfermedad es benigna y autolimitada, y suele durar pocos meses o varios años. Se desconoce la causa de este tipo clásico de espasmo salutatorio, que suele desaparecer espontáneamente. Algunos niños con signos parecidos tienen un tumor cerebral subyacente, sobre todo gliomas ópticos hipotalámicos y quiasmáticos, por lo que es recomendable una exploración neurológica y radiológica completa y un seguimiento cuidadoso de los lactantes y niños con nistagmo.
OTROS MOVIMIENTOS OCULARES ANORMALES
Existen otros tipos de movimientos oculares anormales que deben diferenciarse del nistagmo verdadero, sobre todo la opsoclonía, la dismetría ocular y el aleteo ocular (flutter)
OPSOCLONÍA. La opsoclonía y los movimientos conjugados atáxicos son movimientos oculares espontáneos, arrítmicos, multidireccionales y caóticos. Los ojos parecen estar agitados, con ataques de movimientos conjugados de dirección y amplitud variables. La opsoclonía suele asociarse con encefalitis y puede ser el primer signo de un neuroblastoma.
DISMETRÍA OCULOMOTORA. Es semejante a la dismetría de las extremidades.
Los individuos afectados presentan falta de precisión para realizar los movimientos de refijación, que se caracterizan por un sacádico excesivo (o insuficiente) con varias oscilaciones correctoras a uno y otro lado al mirar de un punto a otro. La dismetría oculomotora es un signo de lesiones del cerebelo o de las vías cerebelosas.
OSCILACIONES ALETEANTES (seudo-flutter). Estas oscilaciones horizontales intermitentes a uno y otro lado pueden ocurrir de forma espontánea o al cambiar la fijación. Son típicas de las enfermedades cerebelosas
La entrada Estrabismo Infantil o Desalineamiento de los Ojos. Conoce los Tipos más Frecuentes aparece primero en Mega Medico.