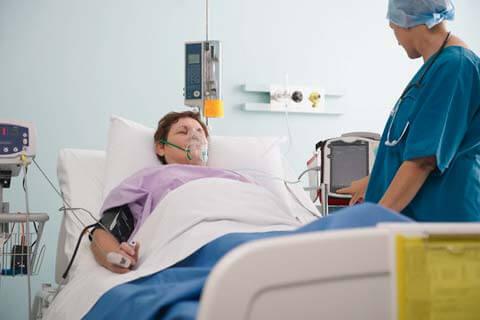
El coma representa uno de los problemas más impactantes en el ámbito médico, debido a su complejidad respecto a un adecuado manejo tanto diagnóstico como terapéutico, siendo a su vez una situación impactante para los familiares del paciente que se encuentra en ese estado, en vista de que hay algunas concepciones equivocadas respecto al coma.
El nivel de conciencia es el grado de conexión que tiene la persona respecto a si mismo y el medio ambiente, siendo su nivel normal la vigilia o también llamada alerta, es por esto que el nivel de conciencia puede verse afectado por distintas patologías, dando origen a distintas alteraciones del nivel de conciencia, como:
Confusión: En donde hay deterioro de funciones intelectuales.
Somnolencia: Se asemeja a un sueño superficial, en donde el paciente responde a estímulos y responde órdenes, persistiendo el estado de alerta durante breves períodos.
Estupor: El paciente permanece dormido, respondiendo sólo a estímulos vigorosos, como son los dolorosos, cuando el estímulo cesa, el paciente vuelve a dormirse.
Luego del estupor, sigue el coma, esto en la escala de las alteraciones del nivel de conciencia, siendo importante diferenciar uno de otro en vista de que el manejo es distinto.
Clasificación y Causas del Coma:
Dependiendo de la causa que da origen al coma, se puede clasificar de distintas maneras:
Según la etiología:
1.- Neurológicos: Estos pueden ser por cualquiera de las causas siguientes:
Traumatismo craneoencefálico.
Hematoma subdural.
Ictus isquémico.
Epilepsia.
Meningitis.
Tumor cerebral.
Ictus hemorrágico.
2.- No Neurológicos: Estas abarcan un gran número de causas, que en conjunto son más frecuentes que las neurológicas:
Intoxicaciones: Coma alcohólico, coma barbitúrico, por dióxido de carbono o coma narcótico.
Metabólico: Coma diabético, coma urémico, coma hipoglicémico, coma hepático, trastornos hidro-electrolíticos. Estas son unas de las causas más comunes de coma.
Misceláneo: Por sepsis, insuficiencia respiratoria, hipotermia, shock anafiláctico.
Según la localización anatómica de la lesión:
1.- Coma supratentorial:
Intracerebrales como la hemorragia cerebral
Extracerebrales como las hemorragias craneales post-traumáticas.
2.- Coma infratentorial: Por hemorragias cerebelosas, infartos cerebelosos, malformaciones arterio-venosas del tronco encefálico.
3.- Coma por lesiones difusas: Estas lesiones difusas son ocasionadas por causas tóxico-metabólicas, como de origen exógeno (por fármacos, sustancias ilícitas, entre otros) o de origen endógeno (por alteraciones metabólicas, endocrinas o infecciones).
Estudio del paciente en coma:
Muchas veces, se deja el examen físico del paciente en coma para después de haberlo estabilizado, es decir, primero deben resolverse los problemas agudos tanto de vías respiratorias como del sistema circulatorio. Pero, a pesar de esto, lo que siempre debe evaluarse de entrada y no puede priorizarse son los signos vitales, el fondo de ojo y la exploración de rigidez de nuca.
1.- Anamnesis:
Muchas veces, se puede detectar fácilmente la causa del coma (por ejemplo un traumatismo, pacientes que se encuentran en salas de hospitalización, ingestión conocida de fármacos o drogas), pero en los casos en que no se puede identificar el origen del coma fácilmente, entonces se recurre al interrogatorio:
Forma de inicio: Es decir, la manera en que se instauró el coma, si fue de forma súbita o progresiva (deterioro progresivo del nivel de conciencia).
Síntomas neurológicos: Preguntar si el paciente antes de caer en el coma presentó cefalea o epilepsia o alguna otra manifestación neurológica.
Antecedentes: Especialmente los personales inherentes a la existencia de patologías, como diabetes, hipertensión arterial, hepatopatías, nefropatías, procesos febriles, alcoholismo, trastornos psiquiátricos.
Ingesta de sustancias: Ya sean fármacos o estupefacientes, de ser posible preguntar el tipo, cantidad y tiempo que transcurrió desde la ingesta hasta el momento en que se instauró el coma.
Traumatismos craneales.
2.- Examen físico:
Debe realizarse un examen físico completo e integral, ya que acompañando al coma se pueden presentar diversas manifestaciones que nos orientan a la causa que lo está originando.
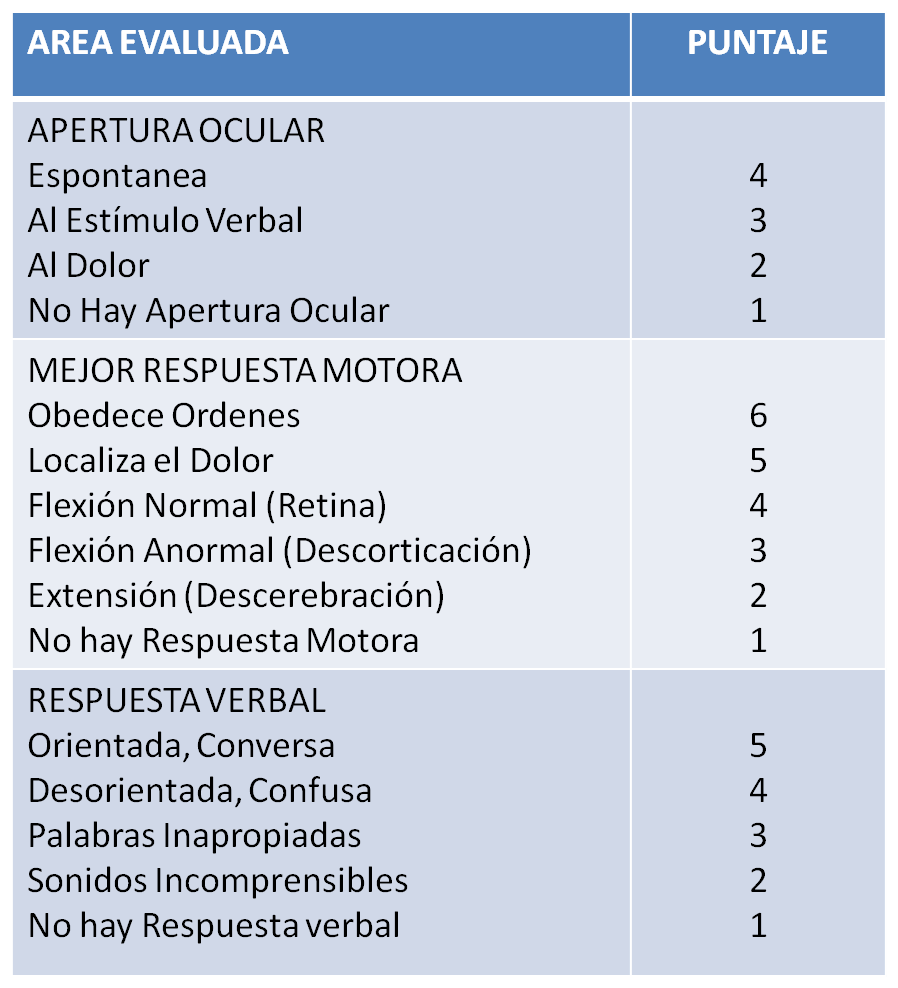
Nivel de conciencia: Antes de avanzar con el resto del examen físico, es necesario evaluar el nivel de conciencia del paciente y esto se hace mediante la escala de Glasgow, la cual fue diseñada para esto, en la misma se evalúan tres parámetros generales, la respuesta ocular del paciente, la respuesta verbal y la respuesta motora, dependiendo de los resultados se obtiene un puntaje que corresponde al nivel de conciencia del paciente. La puntuación mínima por cada ítem es un punto, por lo que si un paciente no presenta ninguna respuesta su Glasgow es de tres puntos. Se muestra a continuación la escala de Glasgow:
La puntuación mínima que puede obtenerse son tres puntos y corresponden a muerte cerebral, la respuesta máxima es de 15 puntos y corresponde a un paciente en vigilia y cuando se obtienen 7 puntos, hablamos de un paciente en coma.
Piel: En donde se pueden observar las siguientes manifestaciones:
Cianosis: Orienta hacia un coma producto de insuficiencia circulatoria o respiratoria.
Eritema: O más específicamente, piel rojo brillante, que orienta hacia un coma por intoxicación con monóxido de carbono.
Melanodermia: Coma por enfermedad de Addison.
Amarillo pajizo: Coma atribuible a insuficiencia renal.
Signos de venopunción: Es característico de sobredosis por drogas.
Ictericia: El coma puede ser de origen hepático.
Temperatura: Dependiendo de si está baja o alta:
Hipertermia: Debida normalmente a procesos infecciosos, pero algunas veces se observa aumento de temperatura en otras patologías más graves como una neoplasia.
Subnormal: Es decir, cuando la temperatura se encuentra por debajo de lo normal, sin llegar a ser una hipotermia, puede deberse a: coma etilíco, hipoglicemia, insuficiencia cardíaca.
Circulación: En donde se pueden encontrar los siguientes hallazgos:
Hipertensión arterial: Lo que sugiere que la causa del coma podría ser un proceso hemorrágico o una encefalopatía hipertensiva.
Hipotensión arterial: Que se puede presentar en coma por consumo de alcohol, diabetes, infarto del miocardio.
Taquicardia: Sugiere insuficiencia vascular cerebral.
Bradicardia: Que indica un bloqueo aurículo-venricular o una hipertensión endocraneana (triada de Cushing).
Respiración: Dependiendo del tipo de patrón respiratorio que presente el paciente, tenemos:
Cheyne-Stokes: Indicativo de trastornos supratentoriales o mesencefálicos, en coma metabólico o tóxico.
Hiperventilación neurógena central: Por lesiones mesencefálicas.
Apneústica: Debida a lesiones potninas, ya sean de tipo isquémicas o hemorrágicas.
En salvas: También se debe a lesiones pontinas, de tipo caudal.
Atáxica: También llamada respiración de Biot, por lesiones bulbares.
Pupilas: Hay un dato importante, de conocimiento general, si hay reactividad pupilar a la luz el coma es de origen metabólico, pero si no hay reactividad pupilar a la luz entonces es un coma de tipo estructural. Otros hallazgos que nos orientan acerca de la localización de la lesión son:
Metabólico: Pupilas pequeñas y reactivas.
Diencéfalo: Pupilas pequeñas y poco reactivas.
Tercer par craneal: Hay anisocoria (pupilas asimétricas), pupila dilatada.
Mesencéfalo nuclear: Pupilas fijas y de tamaño intermedio.
Protuberancia: Pupilas en punta de alfiler y poco reactivas.
Mesencéfalo Tectal: Pupilas grandes y fijas.
Motilidad Ocular: Generalmente los ojos están cerrados, pero aún así es importante explorar:
El tono de los párpados.
Presencia de parpadeos debido a la luz o al ruido.
Reflejo corneano.
Desviación de la mirada.
Reflejo oculocefálico.
Reflejos oculovestibulares.
Movimientos oculares anormales espontáneos: Si están presentes, reflejan lesión troncal, estos movimientos son los nistagmos que pueden ser retráctiles o de un solo ojo.
Motilidad general: Se deben valorar la postura y la motilidad activa, pasiva y refleja:
Descorticación: En estos casos el paciente presenta flexión, abducción y rotación externa de los miembros superiores e inferiores, con extensión de los mismos.
Descerebración: Es de mal pronóstico, el paciente presenta extensión y pronación de los miembros superiores e inferiores, mandíbula contraída y cuello retraído.
Segmento pontino: El paciente puede presentar extensión de los miembros superiores y flexión de los inferiores.
Movimientos espontáneos: En el caso de que se presenten movimientos convulsivos o mioclónicos, son indicativos de que el sistema motor están indemne.
Otros datos: Que no deben pasarse por alto, son:
Aliento: Mediante el cual se puede detectar un coma etílico, coma diabético, coma urémico o un coma hepático.
Contusiones y/o hematomas: Que orientan hacia un traumatismo.
Pulso: El cual cuando es saltón sugiere un coma hipertensivo, hipoglicémico o urémico.
Estudios de Laboratorio:
Los siguientes son los estudios de laboratorio útiles para el diagnóstico de estados confusionales y coma:
Química sanguínea: En donde se evalúa la glicemia (Hiperglicemia, Hipoglicemia), función hepática y renal.
Electrolitos séricos: Se pueden detectar niveles de calcio y sodio.
Estudio toxicológico en sangre y en orina: A todo paciente en coma, al cual no pueda atribuírsele otra causa, deben realizársele estas pruebas.
Punción lumbar: En pacientes con clínica neurológica, acompañada de fiebre, se recomienda la realización de una punción lumbar para analizar el líquido cefalorraquídeo y así detectar infecciones del sistema nerviosos central.
Estudios imagenológicos:
Tomografía axial computarizada y resonancia magnética: Estos métodos de imagen no son imprescindibles, ya que las principales causas del coma son las metabólicas y las intoxicaciones, sin embargo, algunas veces la causa es atribuible a una lesión a nivel neurológico, por lo que se recomienda su realización.
Electroencefalograma: El cual es útil en los casos de estados confusionales inducidos por trastornos metabólicos o por sustancias tóxicas, además es capaz de identificar cuando el coma es producto de una encefalitis.
Diagnóstico Diferencial del Coma:
Se tienen algunas pautas para realizar el diagnóstico acerca de las distintas causas que pueden ocasionar coma, las cuales pueden agruparse en tres grandes grupos:
1.-Las que no tiene signos neurológicos focales:
Siendo los datos obtenidos en la tomografía y en la punción lumbar normales:
Intoxicaciones por alcohol, sedantes, opiáceos y otros fármacos.
Alteraciones metabólicas como hiper o hiponatermia, hiperglicemia hiperosmolar, hipoglicemia, anoxia, uremia, acidosis diabética.
Infecciones generalizadas graves como neumonías, septicemia, paludismo, entre otras.
Shock de cualquier tipo.
Estados post- convulsivos.
Encefalopatía hipertensiva, eclampsia.
Contusión.
Hidrocefalia aguda.
2.-Síndromes de meningitis:
En donde puede o no haber fiebre, análisis de líquido cefalorraquídeo y en la tomografía no se detecta ningún tipo de masa:
Hemorragia subaracnoidea.
Meningitis bacteriana.
Encefalitis vírica.
3.-Enfermedades que ocasionan signos neurológicos focales:
Hemorragia o infartos de los hemisferios con compresión del tallo encefálico.
Infarto del tallo encefálico.
Absceso encefálico, empiema subdural.
Tumor encefálico.
Hemorragia epidural y subdural.
La entrada Descubre las características clínicas del coma aparece primero en Mega Medico.