La flora normal del conducto auditivo externo se compone principalmente de bacterias aerobias, e incluye los estafilococos coagulasa-negativos, Corynebacterium (difteroides), Micrococcus, y ocasionalmente Staphylococcus aureus, estreptococo viridans y Pseudomonas aeruginosa. Tanto la humedad excesiva (debido a la natación, el baño, o la excesiva humedad ambiental), como la sequedad (piel del conducto auditivo seca y escasez de cerumen) así como la presencia de otras enfermedades dermatológicas (como infección previa, eczema y otras formas de dermatitis) y los traumatismos (producidos con el dedo, por un cuerpo extraño, o por bastoncillos de los oídos) hacen a la piel del conducto auditivo externo vulnerable a la infección por la flora normal o por bacterias exógenas.
Etiología
La otitis externa (también llamada oído del nadador, aunque puede ocurrir en ausencia de la natación) se debe en la mayoría de las ocasiones a P. aeruginosa, pero también se pueden aislar S. aureus, Enterobacter aerogenes, Proteus mirabilis, Klebsiella pneumoniae, estreptococos, estafilococos coagulasa-negativos, difteroides y hongos como Candida y Aspergillus. La otitis externa es el resultado de la irritacióncrónica y la maceración debida a una humedad excesiva en el conducto auditivo; la pérdida del cerumen protector puede tener su papel, pero la impactación de cerumen con retención de agua también puede provocar infecciones. La inflamación del conducto auditivo debida a infecciones por herpes virus, varicela zóster y otros exantemas cutáneos, así como el eczema, pueden predisponer también a la aparición de una otitis externa.
Principales manifestaciones clínicas
El síntoma predominante es el dolor agudo, generalmente intenso, que se acentúa con la manipulación de la oreja o la presión sobre el trago. La gravedad del dolor y la sensibilidad pueden ser desproporcionadas respecto al grado de inflamación, debido a que la piel del conducto auditivo externo está estrechamente adherida al pericondrio y periostio subyacentes. El prurito suele aparecer antes que el dolor, y generalmente es característico de una inflamación crónica del conducto o de una otitis externa aguda en fase de resolución. La hipoacusia conductiva puede ser el resultado del edema de la piel y de la membrana timpánica (MT), de secreciones serosas o purulentas, o del engrosamiento de la piel del conducto que aparece asociada a la otitis externa crónica.
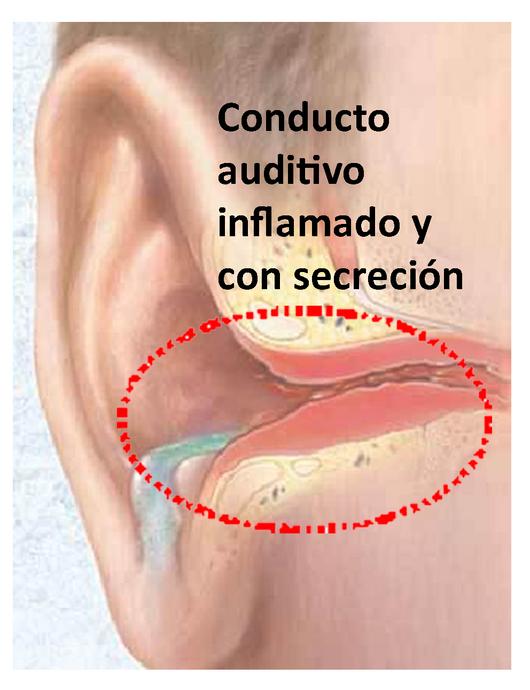
El edema del conducto auditivo externo, el eritema y la otorrea espesa y grumosa son signos destacados de la enfermedad aguda. El cerumen suele ser blanco y de consistencia blanda, en contraposición a su color amarillo habitual y su consistencia firme. El conducto auditivo suele estar tan sensible e inflamado que no se puede visualizar adecuadamente en su totalidad ni él ni la membrana timpánica, por lo que se debe posponer el examen otoscópico completo hasta que la inflamación aguda disminuya. Si se logra visualizar la MT, puede aparecer tanto con un aspecto normal como opaca; su movilidad puede ser normal o, si está engrosada, reducida en respuesta a las presiones positivas y negativas.
Otros hallazgos físicos pueden incluir la existencia de ganglios linfáticos palpables y dolorosos a la palpación en la región periauricular, así como eritema y tumefacción de la oreja y de la piel periauricular. Pocas veces están presentes otros síntomas como parálisis facial, anomalías de otros pares craneales, vértigo y/o hipoacusia neurosensorial. Si esto ocurre, es probable que se trate de una otitis externa necrosante (maligna). Esta infección invasiva que afecta al hueso temporal y a la base del cráneo requiere un cultivo inmediato, antibióticos intravenosos y estudios de imagen para evaluar la extensión de la enfermedad. Puede ser necesario intervenir quirúrgicamente con el fin de obtener muestras para su cultivo o desbridar el tejido desvitalizado. P. aeruginosa es el microorganismo que con más frecuencia provoca la otitis externa necrosante; afortunadamente, esta enfermedad es poco habitual en los niños y se observa únicamente asociada a inmunosupresión o malnutrición grave. En adultos se asocia a la diabetes mellitus.
Diagnostico
La otitis externa difusa puede confundirse con la forunculosis, la otitis media (OM) y con la mastoiditis. Los forúnculos aparecen en la porción pilosa (más externa) del conducto auditivo; la forunculosis provoca, por lo general, una tumefacción localizada del conducto limitada a un solo cuadrante, mientras que la otitis externa se asocia con una tumefacción concéntrica y afecta a la totalidad del conducto.
En la OM, el tímpano puede estar perforado, intensamente retraído, o abultado e inmóvil; la audición suele estar afectada. Si el oído medio está supurando a través de una MT perforada o de un tubo de timpanostomía, secundariamente puede producirse una otitis externa; pero si la MT no es visible debido a la otorrea o a la tumefacción del conducto, puede ser difícil distinguir una otitis media aguda con otorrea de una otitis externa aguda. El dolor que se produce con la manipulación del pabellón auricular y la linfadenitis llamativa no son características habituales de la OM, y su hallazgo ayuda a realizar el diagnóstico diferencial. En algunos pacientes con otitis externa, el edema periauricular es tan extenso que la oreja se desplaza hacia delante, creando una situación que se puede confundir con una mastoiditis aguda y un absceso subperióstico. Sin embargo, en la mastoiditis el pliegue retroauricular está borrado, mientras que en la otitis externa este pliegue suele estar mejor conservado. En la mastoiditis aguda es común la existencia de antecedentes de OM y de hipoacusia, la sensibilidad a la palpación se percibe sobre la mastoides y no con la movilización del pabellón; y el examen otoscópico puede mostrar un abultamiento de la pared posterior del conducto auditivo externo.
Tratamiento
Los preparados óticos tópicos que contienen neomicina (activa frente a microorganismos grampositivos y algunos gramnegativos, sobre todo especies de Proteus) tanto con colistina como con polimixina (activas frente a bacilos gramnegativos, fundamentalmente especies de Pseudomonas) y corticoides, son muy eficaces en el tratamiento de la mayoría de las formas de otitis externa aguda. Existen modernos preparados en forma de gotas óticas (p. ej., ofloxacino, ciprofloxacino) que no contienen antibióticos potencialmente ototóxicos. Si el edema del conducto es muy marcado, puede que deba remitirse al paciente al especialista para su limpieza y que inserte en su interior una mecha de algodón o de gasa.
Algunos autores recomiendan añadir corticoides óticos a las gotas de antibióticos. Se puede insertar una mecha en el conducto auditivo y aplicar las gotas tópicas sobre ella 3 veces al día durante 24-48 horas. La mecha se puede retirar a los 2-3 días, tras lo que el edema del conducto auditivo suele mejorar notablemente y tanto él como la MT se visualizan mejor. Se continúa con los antibióticos por vía tópica mediante instilación directa. Cuando el dolor es muy intenso, puede ser necesaria la administración de analgésicos por vía oral (p. ej., ibuprofeno o codeína) durante unos días. En los pacientes con otitis externa grave o recidivante, debe realizarse una evaluación cuidadosa en busca de trastornos subyacentes.
Cuando disminuye el proceso inflamatorio, la limpieza del conducto mediante aspiración, o con un aplicador con la punta recubierta de algodón para eliminar los detritos, mejora la eficacia de la medicación tópica. En las infecciones subagudas y crónicas, la limpieza periódica del conducto es esencial. En los casos de otitis externa aguda grave asociada a linfadenitis y fiebre, puede estar indicada la administración de antibióticos por vía oral o parenteral; se debe hacer un cultivo del conducto auditivo, y modificar entonces el tratamiento antibiótico empírico si es necesario, basándose en la sensibilidad del microorganismo cultivado. La infección micótica (otomicosis) del conducto auditivo externo se caracteriza por detritos esponjosos de color blanco, sobre los que a veces se ven esporas negras. Su tratamiento consiste en la limpieza y aplicación de soluciones antifúngicas, como cotrimazol o nistatina; otros agentes antifúngicos.
Prevención
Puede ser necesaria una prevención de la otitis externa en los pacientes con tendencia a las recidivas, especialmente los niños que practican natación. La profilaxis más eficaz consiste en la instilación de alcohol diluido o ácido acético (al 2%) inmediatamente después de nadar o del baño. Durante un episodio agudo de otitis externa, los pacientes no deben practicar natación, y los oídos deben estar protegidos del agua durante el baño.
OTRAS ENFERMEDADES DEL OIDO EXTERNO
FORUNCULOSIS. Está producida por S. aureus y afecta únicamente al tercio externo del conducto auditivo externo que está recubierto de pelo.
Las formas leves se tratan con antibióticos activos frente a S. aureus por vía oral. Si se produce un absceso, puede ser necesaria su incisión y drenaje.
CELULITIS AGUDA. La celulitis aguda del pabellón auricular y del conducto auditivo externo suele deberse a Streptococcus del grupo A, y ocasionalmente por S. aureus. La piel está eritematosa, caliente e indurada, sin un borde claramente definido. Puede haber fiebre y aparecer, o no, un exudado en el conducto auditivo. La administración de penicilina G o de penicilina resistente a la penicilinasa por vía parenteral constituye el tratamiento de elección.
PERICONDRITIS Y CONDRITIS. La pericondritis es la infección que afecta a la piel y al pericondrio del cartílago de la oreja; la extensión de esta infección al cartílago se denomina condritis. También se puede afectar el conducto auditivo, especialmente en su porción lateral. La pericondritis precoz puede ser difícil de diferenciar de una celulitis debido a que ambas se caracterizan por tener la piel enrojecida, edematosa y muy sensible. La principal causa de pericondritis/condritis y celulitis son los traumatismos (accidentales o iatrogénicos, bien sea por laceración o contusión), incluyendo la colocación de pendientes (especialmente si se atraviesa el cartílago). El microorganismo que se aísla con más frecuencia en las pericondritis y condritis es P. aeruginosa, aunque también se pueden encontrar otros patógenos gramnegativos y, ocasionalmente, grampositivos. El tratamiento se basa en la administración de antibióticos sistémicos, a menudo por vía parenteral; a veces también es necesario realizar un tratamiento quirúrgico para el drenaje de los abscesos o la extirpación de la piel o el cartílago desvitalizados. En caso de infección es obligatorio retirar todo tipo de joyas del pabellón auricular.
DERMATOSIS. Varias dermatosis (p. ej., seborreica, de contacto, eczematoide infecciosa o neurodermatosa) causan con frecuencia inflamación del conducto auditivo externo. En estas afecciones, el rascado y la introducción de microorganismos infecciosos pueden provocar una otitis externa aguda.
La dermatitis seborreica se caracteriza por presentar escamas grasas que se descaman y desmenuzan cuando se separan de la epidermis, siendo habitual la existencia de alteraciones asociadas en el cuero cabelludo, la frente, las mejillas, las cejas, las áreas retroauriculares y la concha.
La dermatitis de contacto de la oreja o del conducto auditivo puede estar producida por los pendientes, así como por el uso de medicaciones tópicas como la neomicina, que puede producir eritema, vesiculación, edema y supuración. También pueden producir una dermatitis de contacto la hiedra venenosa, el roble y el zumaque. Los productos para el cuidado del cabello también se encuentran dentro de los factores implicados como agentes causales en personas sensibles.
La dermatitis eczematoide infecciosa está producida por una infección purulenta del conducto auditivo externo, del oído medio o de la mastoides. Este drenaje purulento infecta la piel del conducto, la oreja o ambos. La lesión puede ser exudativa, eritematosa o costrosa.
La dermatitis atópica aparece en niños con antecedentes personales o familiares de alergia. El pabellón auricular, en especial el pliegue retroauricular, aparece engrosado, descamativo y excoriado
La neurodermatitis se reconoce porque la epidermis de la concha y del orificio del conducto auditivo presenta un intenso prurito, y tiene un aspecto eritematoso y engrosado.
El tratamiento de estas dermatosis depende del tipo, pero debería consistir en la aplicación de la medicación apropiada por vía tópica, la eliminación del foco infeccioso o de contacto cuando sea posible su identificación y el control de cualquier afección dermatológica subyacente.
Además de los antibióticos tópicos (o antifúngicos en su caso), los esteroides tópicos son útiles si se sospecha una dermatitis de contacto,atópica o eczematoide.
VIRUS HERPES SIMPLE. La infección por este virus puede presentarse
en forma de vesículas en el pabellón y en los labios. Estas lesiones se van haciendo secas y costrosas con el tiempo y se pueden confundir connel impétigo. La aplicación tópica de una disolución de peróxido de carbamidamal 10% en glicerol anhidro es útil para mejorar la sintomatología.El síndrome de Ramsay Hunt (herpes zóster ótico) se puede presentarcon vesículas herpéticas en el conducto auditivo y en la oreja,junto con parálisis del nervio facial y dolor. También se pueden afectar otros pares craneales, especialmente el VIII. El tratamiento más comúnmenterecomendado para el herpes zóster ótico lo constituyen los agentesantivirales sistémicos, como el aciclovir, junto con corticoides. Se calcula que, al menos, un 50% de los pacientes con un síndrome deRamsay Hunt no consigue una recuperación completa de la función de su nervio facial.
MIRINGITIS BULLOSA. Se suele asociar a infecciones agudas de las vías respiratorias altas, apareciendo como una infección del oído acompañada de un dolor más intenso de lo habitual. En la exploración otoscópica se pueden apreciar ampollas hemorrágicas o serosas en el tímpano (bullas).
Esta enfermedad es a veces difícil de diferenciar de una otitis media aguda, ya que una gran ampolla se puede confundir con un abombamiento de la MT. Los microorganismos causales son los mismos que en el caso de la OM aguda, e incluyen tanto a las bacterias como a los virus. Su tratamiento consiste en el empleo de antibióticos empíricos y analgésicos. En los casos de dolor muy intenso se puede añadir al ibuprofeno o a la codeína la instilación de gotas otológicas con un anestésico tópico, que aliviarán al paciente. La incisión de las ampollas, aunque no es necesaria, mejora rápidamente el dolor.
EXOSTOSIS Y OSTEOMAS. Las exostosis representan una hiperplasia
benigna del pericondrio y del hueso subyacente. Las que
afectan al conducto auditivo externo aparecen con frecuencia en las personas
que suelen nadar en agua fría. Las exostosis tienen una base ancha
de implantación y a menudo son múltiples y bilaterales. Los osteomas
constituyen crecimientos óseos benignos en el conducto auditivo, y su
causa es desconocida . Normalmente son únicos, y se implantan
mediante un pedículo fino a la sutura timpanoescamosa o a la sutura
timpanomastoidea. Ambas formaciones aparecen con más frecuencia
en varones, siendo más comunes las exostosis que los osteomas. Está
indicado su tratamiento quirúrgico cuando las masas de gran tamaño
provocan la impactación del cerumen, la obstrucción del conducto auditivo
o hipoacusia.
La entrada ¿Que es la Otitis Externa En Niños y Como tratarlo? aparece primero en Mega Medico.