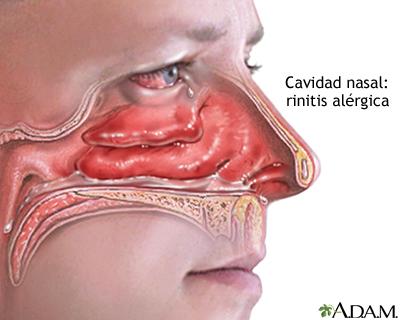
Los dos requisitos necesarios para la expresión de la RA son la sensibilidad a un alergeno y su presencia en el ambiente. La RA se clasifica en la actualidad en estacional o perenne, términos que pueden ser reemplazados pronto por intermitente y persistente. Los aeroalergenos son la principal razón de la RA sea cual sea su clasificación. La RA estacional (intermitente) (RAE) sigue un curso bien definido de exacerbación cíclica, mientras que la RA perenne (persistente) (RAP) produce síntomas todo el año. Alrededor del 20% de los casos son estrictamente estacionales, el 40% perennes y el 40% restante mixtos (perennes con exacerbaciones estacionales). En los climas templados, los pólenes aerotransportados responsables de la RAE aparecen en fases distintas: los árboles florecen en primavera, las gramíneas al principio del verano y las malezas a finales del verano. Las esporas de los hongos en los climas templados persisten en el exterior sólo en verano, y en los climas cálidos lo hacen todo el año. Los síntomas de los procesos alérgicos estacionales cesan al aparecer las heladas. Para identificar la causa de la RAE es necesario conocer la aparición de los síntomas estacionales, los patrones regionales de floración y esporulación de los hongos, así como la IgE específica del paciente. Por el contrario, la RAP suele asociarse a los alergenos de interior: los epitelios de los animales, los ácaros del polvo doméstico y los hongos.
En las sociedades prósperas, el 20-40% de los niños padece RA. La prevalencia es máxima al final de la infancia.
Los síntomas pueden aparecer durante la lactancia y el diagnóstico suele establecerse a los 6 años de edad. Los factores de riesgo son el antecedente familiar de atopia y la IgE >100 IU/ml antes de los 6 años. El riesgo aumenta en niños en los que se han introducido alimentos o fórmulas en fases tempranas de la lactancia; los que tienen madres muy fumadoras, en especial antes de que el niño tenga 1 año; y los que están muy expuestos a alergenos de interior. Los niños con alergia a los alimentos a los 4 años de edad tienen un mayor riesgo de padecer RA. Resulta paradójico que la exposición a los perros, los gatos y la endotoxina en fases tempranas de la infancia reduzca el riesgo de sensibilización alérgica.
¿Cómo se produce?
La exposición de un anfitrión atópico a un alergeno provoca la producción de IgE específica. Las reacciones ante las nuevas exposiciones se han clasificado como respuesta de fase inmediata y respuesta de fase tardía. El entrecruzamiento de las moléculas de IgE situadas en la superficie de los mastocitos por el alergeno inicia las respuestas de fase inmediata, que se caracterizan por la desgranulación de los mastocitos y la liberación de mediadores inflamatorios preformados y recién generados, incluidos la histamina, la prostaglandina 2 y los leucotrienos cisteinílicos Las respuestas de fase tardía aparecen 4-8 horas después de la exposición al alergeno y se asocian a la infiltración celular por basófilos, eosinófilos, neutrófilos, mastocitos y células mononucleares. Los eosinófilos revelan mediadores proinflamatorios como los leucotrienos cisteinílicos, las proteínas catiónicas, la peroxidasa del eosinófilo y la proteína principal básica, y también sirven de fuente de interleucina (IL) 3, IL-5, IL-13 y factor estimulante de colonias de granulocitos-macrófagos (GM-CSF). La introducción intranasal repetida de alergenos causa la imprimación, que es una respuesta corta a una provocación reducida. En el curso de cualquier estación de la alergia se produce un incremento de varias veces en los mastocitos epiteliales y submucosos. Los mastocitos, que una vez se pensó que sólo intervenían en la respuesta de fase inmediata, parecen desempeñar una función importante en el mantenimiento de las enfermedades alérgicas crónicas.
Manifestaciones clínicas
Los síntomas de la RA se ignoran a menudo o se atribuyen a una infección respiratoria. Mientras que los niños mayores son capaces de sonarse la nariz, los más pequeños tienden a sorber y tragarse las secreciones nasales. El prurito nasal provoca muecas, torsiones y la introducción del dedo en la nariz, lo que puede provocar epistaxis. Los niños con RA realizan a menudo el saludo alérgico, un frotamiento hacia arriba de la nariz con la palma abierta o el dedo índice extendido. Esta maniobra alivia el prurito y desbloquea brevemente la vía respiratoria. También origina el pliegue nasal, un pliegue cutáneo horizontal por encima del puente de la nariz. Los síntomas típicos son la congestión nasal intermitente, el prurito, los estornudos, la rinorrea transparente y la irritación conjuntival. Los síntomas se incrementan con niveles más largos y altos de exposición al alergeno responsable. Los pacientes experimentan cefaleas, sibilancias y tos, y pueden perder el sentido del olfato y del gusto. La congestión nasal es a menudo más intensa por la noche y produce respiración oral y ronquido, lo que interfiere con el sueño y produce irritabilidad.
Datos de laboratorio
Las pruebas epicutáneas son el mejor método de detectar IgE específica frente a alergenos. Son sensibles, baratas y rápidas y los riesgos y molestias son mínimos. La respuesta a los alérgenos respiratorios estacionales es improbable antes de dos estaciones de exposición, y los niños <1 año de edad raramente muestran pruebas cutáneas positivas a estos alergenos. Para evitar falsos resultados negativos, antes de las pruebas debe suspenderse montelukast durante 1 día, los antihistamínicos de primera generación durante 3-4 días y los antihistamínicos de segunda generación durante 5-7 días. Los inmunoanálisis con suero para detectar IgE específica frente a alergenos constituyen una alternativa adecuada para los pacientes con dermografismo o una dermatitis extensa, que reciben medicamentos que interfieren con la desgranulación del mastocito, tienen un riesgo alto de anafilaxia y que no pueden cooperar con el procedimiento. Los eosinófilos en el frotis nasal apoyan el diagnóstico de RA, y los neutrófilos indican una rinitis infecciosa. La eosinofilia sanguínea y la concentración sérica de IgE total tienen una sensibilidad relativamente baja. Todavía necesitamos mejores métodos de laboratorio para una evaluación objetiva de los efectos del tratamiento.
Causas mas frecuentes de la rinitis alérgica
Rinitis alérgicas
Estacional
Perenne
Perenne con exacerbación estacional
Rinitis no alérgicas
Factores estructurales/mecánicos
Desviación del tabique/anomalías del tabique
Cornetes hipertróficos
Hipertrofia adenoidea
Cuerpos extraños
Tumores nasales
Benignos
Malignos
Atresia de coanas
Infecciosas
Aguda
Crónica
Inflamatorias/inmunitarias
Granulomatosis de Wegener
Sarcoidosis
Granuloma de la línea media
Lupus eritematoso sistémico
Síndrome de Sjogren
Poliposis nasal
Fisiológicas
Síndrome de la discinesia ciliar
Rinitis atrófica
Inducidas por hormonas
Hipotiroidismo
Embarazo
Anticonceptivos orales
Ciclo menstrual
Ejercicio
Atrófica
Inducidas por fármacos
Rinitis medicamentosa
Anticonceptivos orales
Tratamiento antihipertensivo
Acido acetilsalicilico
Antiinflamatorios no esteroideos
Inducidas por reflejos
Rinitis gustatoria
Inducida por sustancias químicas o irritantes
Reflejos posturales
Ciclo nasal
Factores ambientales
Olores
Temperatura
Clima/presión barométrica
Ocupacional
Rinitis no alérgica con síndrome con eosinofilia
Rinitis no alérgica perenne (rinitis vasomotora)
Factores emocionales.
Tratamiento
El objetivo del tratamiento es la prevención segura y eficaz o el alivio de los síntomas. Se aconseja evitar y eliminar los alérgenos causales. La única medida eficaz para evitar los alergenos animales en el hogar es la retirada de la mascota. Aislar el colchón, la almohada y las cubiertas con fundas a prueba de alergeno reduce la exposición al alergeno de los ácaros. La ropa de cama debe lavarse todas las semanas con agua caliente (>55 ºC). La evitación del polen y los hongos de exterior puede conseguirse permaneciendo en un ambiente controlado. El aire acondicionado permite mantener cerradas las ventanas y puertas y reducir así la exposición al polen. Los filtros HEPA y los filtros de aire electrostáticos reducen los recuentos de esporas de hongos presentes en el aire.
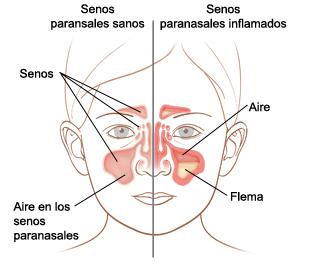
La RA se asocia con frecuencia a otros trastornos. La sinusitis crónica es una complicación común de la RA, con un proceso inflamatorio que se caracteriza por una eosinofilia acentuada, engrosamiento de la mucosa y poliposis nasal. Los alergenos, posiblemente micóticos, pueden ser las sustancias incitadoras. Los cultivos bacterianos son con frecuencia negativos, aunque la RA puede complicarse con una sinusitis bacteriana. La sinusitis de la tríada del asma (asma, sinusitis con poliposis nasal y sensibilidad a la aspirina) a menudo responde mal al tratamiento. Los pacientes que se someten a intervenciones repetidas de cirugía endoscópica sinusal cada vez obtienen menos beneficio de los sucesivos procedimientos.
La rinitis coexiste a menudo con el asma. Hasta el 78% de los pacientes con asma tiene RA y el 38% de los pacientes con RA tiene asma. Los pacientes con rinitis y sin asma manifiestan a menudo hiperreactividad bronquial. El agravamiento de la RA coincide con la exacerbación del asma; según esto, el tratamiento de la inflamación nasal reduce el broncoespasmo, las visitas a urgencias motivadas por el asma y las hospitalizaciones.
El goteo posnasal asociado a la RA produce con frecuencia tos recidivante o persistente. Son frecuentes la obstrucción de la trompa de Eustaquio y el derrame en el oído medio. La inflamación alérgica crónica produce hipertrofia de las adenoides y las amígdalas que puede asociarse a obstrucción de la trompa de Eustaquio, derrame seroso, otitis media y apnea del sueño obstructiva. La RA en los niños se asocia fuertemente al ronquido, las alteraciones del sueño y la astenia diurna.
Se han elaborado medidas de la calidad de vida para explorar los efectos de la enfermedad y las intervenciones terapéuticas sobre los niños con RA. El Pediatric Rhinoconjunctivitis Quality of Life Questionnaire (PRQLQ) es adecuado para niños de 6-12 años y el Adolescent RQLQ para pacientes de 12 a 17 años. Los niños con RA tienen una mayor ansiedad y problemas físicos, sociales y emocionales que afectan adversamente a su aprendizaje y a su capacidad para integrarse con sus compañeros. Los síntomas de la RA contribuyen a la cefalea y la astenia, limitan las actividades de la vida diaria, interfieren con el sueño y contribuyen al absentismo escolar. A los niños con RA les produce frustración su aspecto.
La RA sin controlar y los efectos adversos de los medicamentos sedantes pueden disminuir la función cognitiva y el aprendizaje.
PRONOSTICO. Las tasas de remisión de RA en niños se sitúan entre el 10 y el 23%. El tratamiento con antihistamínicos de segunda generación y corticoides intranasales mejora significativamente los parámetros relacionados con la calidad de vida en pacientes de todas las edades mientras se continúe usando la medicación.
La entrada Las Principales Causas mas frecuentes de la Rinitis Alergica aparece primero en Mega Medico.