Las mutaciones en la línea germinal del receptor de la hormona estimulante del tiroides (TSH) que producen mutaciones que activan de forma constitutiva (es decir, la función de esta aumenta ) se describen como en los casos familiares como en los esporádicos del hipertiroidismo no autoinmunitario.
Estos pacientes, que pueden iniciar la clínica en el período neonatal o en la infancia avanzada, presentan hiperplasia tiroidea con bocio y niveles suprimidos de TSH.
El hipertiroidismo se produce en algunos pacientes con síndrome de McCune-Albright, que se debe a una mutación activadora de la subunidad á de la proteína G; estos pacientes particularmente tienen un bocio característico multinodular.
Otras causas infrecuentes de hipertiroidismo que se han observado en los niños son el bocio uninodular toxico (enfermedad de Plummer), ,tirotoxicosis facticia, el carcinoma tiroideo hiperfuncionante tiroiditis aguda supurada, y la la tiroiditis subaguda
La supresión de la TSH plasmática indica que el hipertiroidismo no es de origen hipofisario. Esta enfermedad conocida como hipertiroidismo se debe al exceso de secreción de esta hormona llamada tirotropina siendo infrecuente y, en la mayoría de los casos, está causado por la falta de respuesta hipofisaria a la hormona tiroidea. En adultos se han descrito Tumores hipofisarios secretores.
En los lactantes nacidos de madres con enfermedad de Graves, el hipertiroidismo es casi siempre un fenómeno transitorio; esta enfermedad clásica durante en transicion neonatal es infrecuente; la mola hidatidiforme, coriocarcinoma y el estruma ovárico han causado hipertiroidismo en adultos pero no se han descrito como causas de hipertiroidismo infantil.
Enfermedad de graves
La enfermedad de Graves se presenta en un porcentaje de 0,02% de los niños (1:5.000). Tiene un pico de incidencia a los 11-15 años de edad; es cinco veces más frecuente en mujeres. En algunos de los niños con esta enfermedad tiene relevancia en los antecedentes familiares de algún tipo de enfermedad tiroidea autoinmunitaria.
A que se debe la enfermedad de graves
El aumento de tamaño del timo, el aumento del bazo o esplenomegalia, inflamación de los ganglio (adenopatías) , los tejidos retroorbitarios con linfocitos células plasmáticas y linfocitosis periférica y la infiltración de la glándula tiroides son hallazgos bien establecidos en la enfermedad de Graves.
En la glándula tiroides, las células T colaboradoras (CD4+) predominan en agregados linfoides densos; en las áreas con menor densidad celular, predominan las células citotóxicas (CD8+). El porcentaje de linfocitos B activados que infiltran el tiroides es más alto que en la sangre periférica.
Se ha propuesto que un fallo de las células T supresoras permite la expresión de las células T colaboradoras, sensibilizadas ante el antígeno TSH, que interacciona con las células B.
La oftalmopatía es una de las manifestaciones clínicas mas frecuentes en la enfermedad de Graves parece estar causada por los anticuerpos contra los antígenos compartidos por la glándula tiroides y la musculatura ocular.
En diversoso estudios se han encontrado receptores de de la hormona TSH en los adipocitos retroorbitarios y pueden representar un objetivo para los anticuerpos. Los anticuerpos que se unen a los músculos extraoculares y a los fibroblastos orbitarios estimulan la síntesis de glucosaminoglucanos en estas células y producen efectos citotóxicos sobre las células musculares
Las tormentas o crisis tiroideas son una forma de hipertiroidismo que se manifiesta con un caracter agudo, hipertermia taquicardia grave, insuficiencia cardíaca e inquietud. Puede existir una progresión rápida hacia el delirio, el coma y la muerte.
Las causas precipitantes pueden ser los traumatismos, el parto, las infecciones o las intervenciones quirúrgicas. El hipertiroidismo «apático» o «enmascarado» es otra variedad de hipertiroidismo que se caracteriza por indiferencia, apatía y caquexia extremas.
Se puede presentar una combinación de las diversas formas. Estos complejos sintomáticos son infrecuentes en los niños.
Que pruebas de laboratorio me debo realizar
Los niveles plasmáticos de tiroxina (T4), triyodotironina (T3), T4 libre y T3 libre están elevados. En algunos pacientes, los niveles de T3 pueden estar más elevados que los de T4.
Los niveles de TSH están suprimidos hasta por debajo de los niveles normales. Los anticuerpos antitiroideos, incluidos los anticuerpos antiperoxidasa tiroidea, con frecuencia están presentes.
La mayoría de los pacientes con enfermedad de Graves recientemente diagnosticada tienen AcTRS detectables, y su desaparición predice la remisión de la enfermedad. Las determinaciones de AcTRS son útiles para confirmar el diagnóstico de enfermedad de Graves.
El yodo radiactivo se concentra con rapidez y de forma difusa en la glándula tiroides, pero este estudio no suele ser necesario. Es frecuente que los niños muy pequeños con enfermedad de Graves o los que la presentan de forma congénita tengan una maduración esquelética avanzada y craneoestenosis. La densidad ósea puede estar reducida en el diagnóstico, pero vuelve a valores normales con el tratamiento. El diagnóstico pocas veces es difícil una vez que se considera el hipertiroidismo. Los niveles elevados de T4 o T4 libre y de T3 asociados con niveles suprimidos de TSH son habitualmente diagnósticos.Los valores de AcTRS indica el diagnóstico de enfermedad de Graves.
Tratamiento
La mayoría de los pediatras endocrinólogos recomiendan un tratamiento médico inicial con fármacos antitiroideos más que con yodo radiactivo o con tiroidectomía subtotal, aunque el yodo radiactivo cada vez se emplea más como tratamiento inicial en niños mayores de 10 años de edad. Todas las opciones terapéuticas tienen ventajas e inconvenientes
Manifestaciones clinicas
Alrededor de los pacientes con hipertiroidismo son menores de 15 años de edad; el pico de incidencia en estos niños se produce durante la adolescencia. La enfermedad de Graves se ha descrito en niños de 6 semanas a 2 años de edad nacidos de madres sin antecedentes de hipertiroidismo. La incidencia es unas cinco veces mayor en niñas que en niños.Los síntomas se desarrollan de forma progresiva; el plazo habitual que transcurre entre el inicio y el diagnóstico es de 6-12 meses y puede ser más largo en los niños prepuberales comparado con los adolescentes.
Los signos más precoces en los niños pueden ser los trastornos emocionales acompañados de hiperactividad motora. Los niños se vuelven irritables, excitables y lloran con facilidad, ya que presentan labilidad emocional.
Presentan agitación durante el sueño y tienden a dar patadas a la colcha de la cama. Su rendimiento escolar se resiente como consecuencia de un período de atención corto y al sueño de mala calidad.
Se puede observar temblor en los dedos si extienden el brazo. Puede haber un apetito voraz combinado con pérdida o nulo aumento de peso. El tamaño de la glándula tiroides es variable; el aumento es ligero y por lo general no se detecta en un inicio, pero en la exploración cuidadosa se encuentra un bocio difuso, blando y con una superficie lisa en casi todos los pacientes.
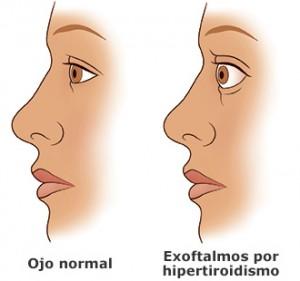
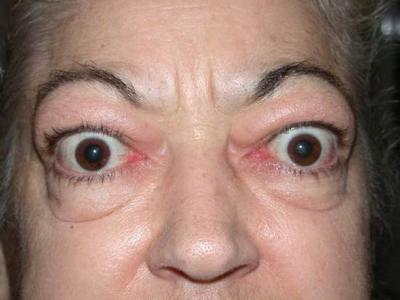
El exoftalmos es evidente en la mayoría de los pacientes pero por lo general es leve. Puede haber retracción del párpado superior cuando el ojo mira hacia abajo, alteraciones de la convergencia, retracción del párpado superior y un parpadeo infrecuente.
Las manifestaciones oculares pueden producir dolor, eritema palpebral, quemosis, disminución de la función de la musculatura extraocular y disminución de la agudeza visual (por afectación corneal o del nervio óptico). La piel lisa, con rubor y sudoración excesiva. La debilidad muscular es infrecuente, pero puede ser lo bastante grave como para producir torpeza motora; palpitaciones, la disnea, taquicardia la cardiomegalia y la insuficiencia cardíaca causan molestias, pero pocas veces amenazan la vida del paciente.
Una de las complicaciones es la fibrilación auricular. La insuficiencia mitral, probablemente debido al déficit de los músculos papilares, es la causa de los soplos sistólicos apicales presentes en algunos pacientes. La presión arterial sistólica y la presión del pulso están aumentadas. Muchos de los hallazgos en la enfermedad de Graves son secundarios a la hiperactividad del sistema nervioso simpático.
Hipertiroidismo congénito
La enfermedad de Graves neonatal está causada por el paso transplacentario de AcTRS, pero el inicio clínico, la gravedad y la evolución de la enfermedad pueden modificarse por la coexistencia de AcTRB y por el paso transplacentario de los fármacos antitiroideos ingeridos por la madre.
Unos niveles muy altos de AcTRS generalmente producen un hipertiroidismo neonatal clásico, pero si el lactante se ha expuesto a los fármacos antitiroideos, el inicio de los síntomas se retrasa 3- 4 días para permitir la degradación del fármaco antitiroideo recibido de la madre. Si también existen AcTRB, el inicio de los síntomas hipertiroideos puede retrasarse hasta varias semanas. Las madres de estos lactantes tienen una enfermedad de Graves activa o en remisión, o bien, en pocas ocasiones, hipotiroidismo y antecedentes de tiroiditis linfocitaria.
El hipertiroidismo neonatal se produce sólo en alrededor del 2% de los lactantes nacidos de madres con antecedentes de enfermedad de Graves. El hallazgo de niveles muy altos de AcTRS en estas madres generalmente predice el nacimiento de un lactante afectado.
La taquicardia y el bocio fetales pueden permitir un diagnóstico prenatal. A diferencia de la enfermedad de Graves en otras edades, el hipertiroidismo neonatal afecta a los niños con igual frecuencia que a las niñas.
El trastorno habitualmente remite de forma espontánea en 6-12 semanas, pero puede persistir durante más tiempo, según los niveles de AcTRS. También puede haber una hipertiroxinemia leve asintomática. En pocas ocasiones, la enfermedad de Graves clásica neonatal no remite y persiste durante varios años o más.
Estos niños tienen numerosos antecedentes familiares de enfermedad de Graves. En estos lactantes, la transferencia de AcTRS desde la madre parece que se solapa con el inicio infantil de una enfermedad de Graves autónoma.
Manifestaciones clinicas
Muchos de los lactantes son prematuros y parece que tienen crecimiento intrauterino retardado. La mayoría tiene bocio. El lactante está extremadamente inquieto, irritable e hiperactivo, y parece ansioso y alerta de forma inusual.
Puede haber microcefalia y aumento del tamaño ventricular. Los ojos se abren mucho y parecen exoftálmicos. Puede haber una taquicardia y una taquipnea extremas y la temperatura está elevada.
En los lactantes con afectación grave, existe una progresión de los síntomas; se produce pérdida de peso a pesar de un apetito voraz, un aumento de la hepatoesplenomegalia y puede manifestarse ictericia.
Puede producirse una descompensación cardíaca e hipertensión grave. El lactante puede fallecer si no se instaura el tratamiento de forma rápida. El nivel plasmático de T4 está muy elevado y la TSH está suprimida.
Son frecuentes la edad ósea avanzada, la prominencia frontal con facies triangular y la sinostosis craneal, sobre todo en los lactantes con manifestaciones clínicas persistentes de hipertiroidismo.
En ocasiones, el hipertiroidismo neonatal no remite, sino que persiste hasta la infancia. Estos pacientes pueden tener antecedentes familiares importantes de hipertiroidismo.
El hipertiroidismo neonatal, sin pruebas de enfermedad autoinmunitaria en el lactante o en la madre, se debe a una mutación en el gen del TSHR, que produce una activación constitutiva del receptor. El hipertiroidismo recidiva cuando se retiran los fármacos antitiroideos; estos niños deben ser tratados con yodo radiactivo o cirugía.
Pronostico
La maduración ósea avanzada, la microcefalia y el retraso mental se producen cuando se retrasa el tratamiento. El pronóstico de desarrollo intelectual es normal en la mayoría de los lactantes tratados con enfermedad de Graves neonatal, aunque algunos pueden presentar lesiones debidas al hipertiroidismo intrauterino.
En algunos lactantes, el hipertiroidismo intrauterino parece suprimir el mecanismo de retroalimentación hipotalámico-hipófiso-tiroideo, y desarrollan un hipotiroidismo central permanente, que requiere un tratamiento de por vida con hormona tiroidea.
La entrada Hipertiroidismo : Causas y Riesgos aparece primero en Mega Medico.