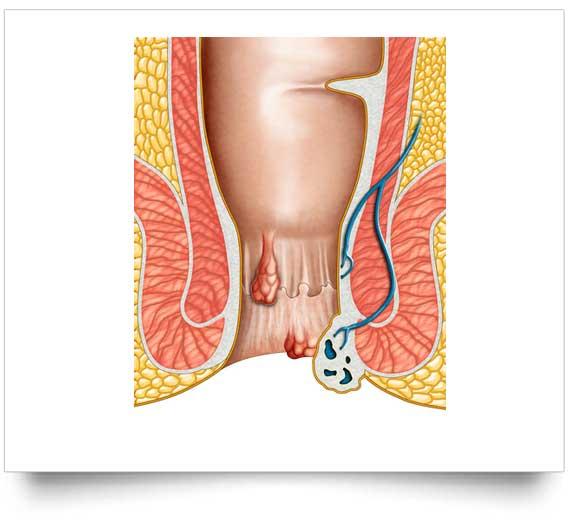
El espectro de las enfermedades anorrectales es importante considerar la importancia del complejo esfinteriano que lo conforma, para poder estudiar las diversas patologías que conforman cuando se altera. Está cubierta por una membrana cloacal. El tabique urorrectal divide este particular conducto muy común para formar las protuberancias, que crecen y se fusionan a mitad de la séptima semana. El ensanchamiento de la parte posterior de la membrana (la membrana anal) se produce en la octava semana.
Cuando existe un fracaso en cualquiera de estos procesos, se puede ocasionar un espectro clínico de enfermedades anorrectales.
Malformaciones asociadas que conllevan a estas patologías anal y rectal
Genitourinarias
Reflujo vesicoureteral. La orina se devuelve al riñon
Agenesia renal. Ausencia del riñon
Displasia renal. Riñon de multiples quistes
Duplicación ureteral
Criptorquidia. El testiculo no desciende hacia el escroto
Hipospadias. el pene no se desarrolla de fora noral
Útero bicorne. anomalia del utero
Septo vaginal
Vertebrales
Disrafia vertebral. Anomalia de la columna vertebral
Médula anclada
Masas presacras
Meningocele
Lipoma
Dermoide. Quistes de forma beningna
Teratoma. Tumor maligno
Cardiovasculares
Tetralogía de Fallot
Defecto del tabique ventricular
Transposición de los grandes vasos
Síndrome del corazón izquierdo
hipoplásico
Gastrointestinales
Fístula traqueoesofágica
Atresia duodenal
Malrotación
Enfermedad de Hirschprung.
Enfermedades anorrectales asociadas
Las más importantes son anomalías de los riñones y del tracto urinario, junto con anomalías del sacro. Con frecuencia, este complejo recibe la denominación de síndrome de regresión caudal. Los niños con fístula rectovesical es decir ua lesion a nivel del ano y los pacientes con cloaca persistente tienen un riesgo del 90% de defectos urológicos.
Otras anomalías asociadas frecuentes son las de tipo cardíaco y la atresia esofágica con o sin fístula traqueoesofágica. Estas anomalías se pueden agrupar en cualquier combinación en un paciente dado.
Existe una buena correlación entre el grado de desarrollo sacro y la función futura. Los pacientes con un sacro ausente suelen tener incontinencia fecal y urinaria permanente. Con frecuencia se asocian con estos defectos anomalías vertebrales y diferentes grados de disrafia.
Se da la médula anclada en ≈25% de los pacientes con enfermedades anorrectales. El diagnóstico de los defectos vertebrales puede establecerse en los tres primeros meses de vida por ecografía vertebral; en los pacientes de mayor edad se requiere la RM.
Lesiones bajas
La ausencia de un orificio anal en la posición correcta lleva a una evaluación más detallada. Con frecuencia, las formas leves de ano imperforado reciben la denominación de estenosis anal o ano ectópico anterior. Son probablemente un ano imperforado con una fístula perineal. La posición normal del ano en el periné es aproximadamente en el punto medio (cociente 0,5) entre el cóccix y el escroto o el introito.
Los diversos síntomas, como por ejemplo estreñimiento, se ha atribuye a un ano fuera de lugar o ectópico anterior (cociente <0,34 en niñas; <0,46 en niños), muchos pacientes no tienen síntomas de enfermedades anottectales.
Si no son visibles el ano ni la fístula, puede haber una lesión baja o un «ano cubierto» como enfermedades anorrectales . En estos casos, hay unas nalgas bien formadas y con frecuencia un rafe engrosado o «asa de cubo» (denominado también «cinta negra»).
Después de 24 h puede verse cómo el meconio hace protrusión, lo que crea un aspecto azul o negro. En estos casos puede efectuarse un procedimiento perineal inmediato seguido de un programa de dilatación.
En un niño, la fístula perineal (cutánea) puede tener un reguero en sentido ventral a lo largo del rafe a través del escroto e incluso hacia abajo, hacia el cuerpo del pene. Suele ser un rastro delgado, con un recto normal a unos pocos mm de la piel.
En <10% de estos pacientes se observan anomalías extraintestinales. En una niña, una lesión baja se introduce en el vestíbulo o tenedor (la mucosa húmeda fuera del himen, pero en el interior del introito).
En este caso, el recto ha descendido a través del complejo esfinteriano. Los niños con una lesión baja pueden ser tratados usual e inicialmente con manipulación y dilatación perineal.
Lesiones altas
En un niño con un ano imperforado alto, el periné se muestra plano. Puede haber aire o meconio expulsado por el pene (uretra) cuando la fístula es alta, penetrando en la uretra bulbar o prostática o incluso la vejiga.
En las fístulas rectouretrales (las más comunes en los niños), el mecanismo esfinteriano es satisfactorio, el sacro puede estar infradesarrollado y hay un hoyuelo anal. En las fístulas rectoprostáticas, el sacro está mal desarrollado, el escroto puede ser bífido y el hoyuelo anal está cerca del escroto.
En las fístulas retrovesiculares, el mecanismo esfinteriano está mal desarrollado y el sacro es hipoplásico o falta. En los niños con trisomía 21 puede haber todas las características de una lesión alta, pero no hay fístula, el sacro y los mecanismos esfinterianos suelen estar bien desarrollados y el pronóstico es bueno.
En las niñas con ano imperforado alto, puede haber el aspecto de una fístula rectovaginal. Es rara una verdadera fístula rectovaginal. La mayoría son fístulas que van al vestíbulo fuera del orificio himeneal. Tienen un buen pronóstico con un sacro normal, un hoyuelo anal y una función esfinteriana intacta.
Atresia rectal
La atresia rectal es un defecto infrecuente como enfermedades anorrectales que se da en sólo el 1% de las anomalías anorrectales. Tiene las mismas características en ambos sexos. La característica singular de este defecto es que los pacientes afectados tienen un conducto anal normal y un ano normal. El defecto se descubre frecuentemente mientras se toma la temperatura rectal.
Hay una obstrucción aproximadamente 2 cm por encima del nivel de la piel. Estos pacientes requieren una colostomía protectora. El pronóstico funcional es excelente porque tienen un mecanismo esfinteriano normal (y una sensación normal), que reside en el conducto anal.
Fisura anal
La fisura anal es una pequeña laceración de la unión mucocutánea del ano. Es una lesión adquirida de etiología desconocida que se cree es secundaria a una deposición forzada de heces duras y se produce fundamentalmente en la infancia. Las fisuras pueden ser la consecuencia, y no la causa, de estreñimiento.
Signos y síntomas
Habitualmente hay antecedentes de estreñimiento. El paciente puede tener un movimiento intestinal doloroso, que puede corresponder al acontecimiento concreto de formación de la fisura tras la defecación de una hez dura.
A continuación, el paciente retiene las heces de forma voluntaria para evitar un movimiento doloroso del intestino. Esto exacerba el estreñimiento y, en último término, la defecación de deposiciones más duras.
Puede haber dolor con la defecación y sangre roja brillante en la superficie de la deposición. El diagnóstico se establece por inspección del área perineal. Se mantienen las caderas del lactante en flexión aguda, las nalgas se separan para expandir los pliegues de la piel perianal y la fisura se hace evidente como una laceración menor.
A veces, periféricamente a la laceración, el paciente tiene un pequeño apéndice cutáneo que representa en realidad un tejido granulomatoso epitelizado, secundario a la inflamación crónica; esto se conoce habitualmente como acrocordón. En la exploración rectal puede haber heces duras en la ampolla y palparse cierto espasmo.
Tratamiento
Los padres han de comprender el origen de la laceración de las enfermedades anorrectales y el mecanismo del ciclo del estreñimiento. El objetivo es garantizar que el paciente tenga unas heces blandas para evitar producir un hiperestiramiento del ano.
El proceso de curación puede llevar varios días e incluso semanas. Un único episodio de fecaloma con la defecación de unas heces duras puede exacerbar el problema. Está indicado un ablandador de heces; los padres han de ajustar la dosis a la respuesta del paciente.
La causa primaria del estreñimiento, en caso de identificarse, debe ser tratada. No hay base científica que apoye otros tipos de tratamiento, incluido el estiramiento del ano, la esfinterotomía anal «interna » o la escisión de la fisura.
Las fisuras anales crónicas en los pacientes de más edad se han asociado con estreñimiento, cirugía rectal previa, enfermedad de Crohn y diarrea crónica. Son tratadas inicialmente como fisuras en los lactantes con ablandadores de heces, con la adición de baños de asiento.
Absceso y fistula perianales
El absceso y la fístula perianales se observan en dos grupos de pacientes pediátricos con diferente causa, etiopatogenia y tratamiento. Éstos son: 1) lactantes sin alteraciones predisponentes y 2) niños mayores con alteraciones predisponentes.
Este trastorno de las enfermedades anorrectales es relativamente frecuente en el primer grupo, que incluye lactantes, por lo general niños <2 años de edad. Suele ser una situación benigna, autolimitada, que puede afectar también a la piel circundante; el absceso tiene una comunicación con una de las criptas de la cresta pectínea del canal anal.
La cripta puede ser la fuente de contaminación. Por último, el absceso drena a través de un orificio en el área perianal, pero permanece una fístula que comunica la cripta afectada con el orificio externo perianal.
La fístula se cronifica, aunque suele desaparecer de forma espontánea antes de los 2 años de edad. Dado que esta fístula se localiza cerca de la luz del ano, es una afección benigna porque no está afectado el esfínter del ano
Factores de riesgo
Los pacientes >2 años de edad con un absceso perianal o perirrectal tienen una enfermedad predisponente, incluida neutrocitopenia inducida por fármacos o autoinmunitaria, leucemia, SIDA, diabetes mellitus, enfermedad de Crohn, cirugía rectal previa (enfermedad de Hirschsprung, ano imperforado), o secundaria al uso de fármacos inmunosupresores.
El pronóstico para este tipo de enfermedades anorrectales está relacionado íntimamente con el de la enfermedad predisponente. El absceso puede ser profundo y expandirse rápidamente con síntomas tóxicos graves, en particular cuando la enfermedades anorrectales predisponente se asocia con inmunosupresión o neutrocitopenia.
Signos y síntomas
Los lactantes sin enfermedades predisponentes tienen manifestaciones clínicas leves, que a veces consisten en febrícula, dolor rectal leve y un área de celulitis perianal.
Después, se forma una pústula y el absceso drena a través de ese orificio, de forma que se alivian los síntomas, la inflamación desaparece y la pústula se cura. Una o varias semanas más tarde reaparece el drenaje de pus y continúa de una manera intermitente crónica. Estas enfermedades anorrectales se cura de forma espontánea antes de los 2 años de edad.
En los niños con alteraciones predisponentes el curso clínico es mucho más serio, con o sin fiebre, en función de su estado inmunológico. La celulitis puede extenderse rápidamente con calor, eritema, induración, dolor y fluctuación en la fosa isquiorrectal.
Los pacientes pueden tener toxicidad grave y desarrollar sepsis. Pueden tener síntomas de la enfermedad predisponente. Una biopsia de la pared del absceso puede mostrar granulomas como prueba de la enfermedad de Crohn.
Tratamiento
Los lactantes sin enfermedad predisponente y afección autolimitada no suelen requerir ningún tratamiento. Se acepta el tratamiento conservador (observación) porque, en la mayoría de los casos, la fístula desaparece espontáneamente antes de los 2 años de edad. Los antibióticos no son útiles en estos pacientes. En ocasiones, cuando el paciente está demasiado incómodo, el absceso puede drenarse con anestesia local.
La exploración con anestesia con sigmoidoscopia puede definir la anatomía y permitir la incisión, raspado y/o drenaje según esté indicado. Se puede confirmar la presencia de abscesos en el supraelevador por palpación de la masa fluctuante por encima del esfínter.
Un simple drenaje puede no ser efectivo y puede lesionar el esfínter. En su lugar, se pasa una sutura fuerte hasta la fístula, se recupera en la parte interior del ano y se ata con fuerza para dividir lentamente el esfínter.
Otro planteamiento a una fístula crónica es una fistulotomía con anestesia general. Se exponen el canal anal y la parte inferior del recto con un retractor adecuado y se pasa una cánula lacrimal a través del orificio externo de la fístula, apareciendo a través de una de las criptas.
Hemorroides
Las hemorroides en niños son poco frecuentes y suelen ser benignas como enfermedades anorrectales. Cuando se ve una hemorroide, se debe sospechar hipertensión portal. La masa de venas dilatadas se asocia con sangrado rectal, prurito y molestias.
El mejor modo de tratarla es con infiltración local de bupivacaína 0,25% con epinefrina 1:200.000, seguido de incisión de la vena o del acrocordón y extracción del coágulo. Se proporciona así un alivio inmediato; la recurrencia es rara y es innecesario el seguimiento.
Cualquier estreñimiento asociado o fecaloma deben ser tratados para evitar las recurrencias. Otros planteamientos en relación con las hemorroides crónicas pueden incluir la hemorroidopexia engrapada, la coagulación o la escisión
Prolapso rectal
El prolapso rectal es la exteriorización de la mucosa rectal a través del ano. El infrecuente episodio en que están incluidas todas las capas de la pared rectal se denomina procidencia. En la mayoría de los casos en los que el tejido rectal sobresale por el ano se debe a un prolapso y no a pólipos, invaginación u otro tejido. La gran mayoría del prolapso son de origen desconocido (idiopáticos )y suelen aparecer a los 1-5 años de edad (edad media, 3 años). El prolapso suele presentarse cuando el niño comienza a incorporarse y luego se resuelve aproximadamente a los 3-5 años de edad, cuando el sacro ha adoptado su forma más adulta y la luz del ano se orienta hacia atrás. Así, la totalidad del peso de las vísceras abdominales no empuja hacia abajo en el recto, ya que tiene un desarrollo más temprano.
Otros factores predisponentes incluyen parásitos intestinales (particularmente en áreas endémicas), malnutrición, diarrea, colitis ulcerosa, tos ferina, síndrome de Ehlers-Danlos, meningocele (asociado generalmente con procidencia debido a la falta de soporte muscular perineal), fibrosis quística y estreñimiento crónico.
Los pacientes tratados quirúrgicamente de imperforación del ano pueden tener diversos grados de prolapso de la mucosa rectal, algo particularmente frecuente en pacientes con mal desarrollo de los esfínteres.
Signos y síntomas
Habitualmente, el prolapso del recto ocurre durante la defecación, especialmente en el entrenamiento para ir al baño. Después el prolapso se reduce, a veces espontánea o manualmente, por el paciente o la familia. En los casos graves, el recto que sobresale está exteriorizado crónicamente, haciéndose congestivo y edematoso, lo que dificulta su reducción.
Por lo general este trastorno no es doloroso o produce una incomodidad leve. Si el recto está exteriorizado tras la defecación, puede estar traumatizado por la ropa interior y producir hemorragia y humedad. El recto expuesto puede ulcerarse. Las masas expuestas varían desde el rojo brillante hasta el rojo oscuro; puede tener una longitud de hasta 10-12 cm
Tratamiento y medidas generales
Un método fácil de reducción consiste en cubrir el dedo con un trozo de papel higiénico, introducirlo en la luz de la masa y empujarlo suavemente hacia el interior del recto del paciente. Justo a continuación, se extrae el dedo. El papel higiénico se adhiere a la membrana mucosa, permitiendo la liberación del dedo; el papel se expulsa más tarde, cuando se ablanda.
Las medidas generales para las enfermedades anorrectales deben incluir la reducción manual cuidadosa del prolapso tras un episodio de defecación, intentar no empujar excesivamente durante el movimiento intestinal (sin que los pies del paciente se apoyen en el suelo), el uso de laxantes y ablandadores de las heces en el caso de estreñimiento, la evitación de situaciones inflamatorias del recto y el tratamiento de la parasitosis intestinal si existe.
Si todo esto falla, puede estar indicado el tratamiento quirúrgico. Ninguna de las operaciones existentes se considera ideal porque cada una tiene riesgos y desventajas. Por tanto, siempre debe probarse primero el tratamiento médico de las enfermedades anorrectales.
La entrada Enfermedades Anorrectales : Tipos aparece primero en Mega Medico.