Origen Etiologico de la rubeola
El virus de la rubéola pertenece a la familia Togaviridae y es la única especia del género Rubivirus. Se trata de un virus de ARN monocatenario dotado de una cubierta lipídica y de 3 proteínas estructurales (una proteína de la nucleocápside asociada al núcleo y 2 glucoproteínas, E1 y E2, asociadas con la cubierta). El virus es sensible al calor, la luz ultravioleta y los valores extremos de pH, pero es relativamente estable a las temperaturas frías. El ser humano es el único huésped conocido.
Epidemiologia
En la era prevacunal, la rubéola se presentaba en epidemias graves cada 6-9 años con picos menores intercalados cada 3-4 años, y era más habitual en los niños de edad preescolar y escolar. Después de la introducción de la vacuna, la incidencia disminuyó más de un 99%, con un porcentaje relativamente mayor de infecciones en las personas mayores de 19 años de edad. Después de varios años de disminución de su incidencia, durante 1989-1991 se produjo una reaparición de la rubéola y de SRC.
Patogenia
Los mecanismos virales que causan la lesión y muerte celulares en la rubéola no se conocen por completo ni en la forma posnatal ni en la congénita. Después de la infección, el virus se replica en el epitelio respiratorio, tras lo que se disemina a los ganglios linfáticos regionales. A continuación se produce una viremia, que es más intensa a los 10-17 días de la infección. Alrededor de los 10 días tras la infección comienza la liberación del virus a partir de la nasofaringe y puede detectarse hasta 2 semanas después del inicio del exantema. El período de mayor contagiosidad está comprendido entre 5 días antes hasta 6 días después de la aparición del exantema.
El factor de riesgo más relevante para presentar defectos congénitos graves es el período de gestación en el momento de la infección. La infección materna durante las primeras 8 semanas de gestación da lugar a los defectos más graves y generalizados. El riesgo de defectos congénitos se ha estimado en un 90% si la infección materna se produce antes de la11.ª semana de gestación, en un 33% en la 11.ª-12.ª semana, del 11% en la 13.ª-14.ª semana y del 24% a la 15.ª-16.ª semana. Después de la 16.ª semana de gestación, los defectos son infrecuentes, incluso si se produce la infección del feto. Las causas de la lesión celular y tisular en el feto pueden ser la necrosis tisular debido a la insuficiencia vascular, la reducción del tiempo de multiplicación celular, lasroturas cromosómicas y la producción de un inhibidor proteico que provoca una detención mitótica en algunos tipos celulares. La característica más distintiva de la rubéola congénita es la cronicidad. Una vez que el feto se infecta al principio de la gestación, elvirus persiste en el tejido fetal hasta mucho después del parto. Esta persistencia sugiere la posibilidad de una lesión tisular continua y de la reactivación del virus, sobre todo en el cerebro.
Principales complicaciones de la Rubeola
Las complicaciones que aparecen trasla infección posnatal por rubéola son infrecuentes y no suelen comprometer la vida.
La trombocitopenia postinfecciosa se produce en alrededor de 1/3.000 casos de rubéola y aparece con más frecuencia en la edad infantil, sobre todo en niñas. Se manifiesta unas 2 semanas después del inicio del exantema con petequias, epistaxis, hemorragia digestiva y hematuria. Suele ser autolimitada.
La artritis después de la rubéola se produce sobre todo en adultos, en especial en mujeres. Comienza en la primera semana del inicio del exantema y suele afectar a las pequeñas articulaciones de las manos. También es autolimitada y se resuelve en unas semanas sin secuelas. Se han descrito casos aislados y algunos datos serológicos que relacionan la rubéola con la artritis reumatoide, pero la existencia de una auténtica asociación causal sigue perteneciendo al ámbito especulativo.
La encefalitis es la complicación más grave de la rubéola posnatal. Existen dos formas: un síndrome postinfeccioso que aparece después de una rubéola aguda y una panencefalitis progresiva infrecuente que se manifiesta como una enfermedad neurodegenerativa años después de la rubéola.
La encefalitis postinfecciosa es infrecuente y aparece en 1/5.000 casos de rubéola. Se presenta en la primera semana tras el inicio del exantema, con cefalea, convulsiones, confusión, coma, signos neurológicos focales y ataxia. Puede existir una recrudescencia de la fiebre cuando comienzan los síntomas neurológicos. El líquido cefalorraquídeo (LCR) puede ser normal o mostrar una ligera pleocitosis mononuclear y/o una elevación de las proteínas. El virus se aísla pocas veces (o nunca) del LCR o del cerebro, lo que sugiere una patogenia no infecciosa. La mayoría de los pacientes se recupera por completo, pero se han descrito cifras de mortalidad de hasta un 20%, así como secuelas neurológicas a largo plazo.
La panencefalitis progresiva por rubéola (PEPR) es una complicación excepcional tanto de la rubéola adquirida como del SRC. Su inicio y evolución son similares a las de la panencefalitis esclerosante subaguda (PEES) asociada con el sarampión . A diferencia de la forma postinfecciosa de la encefalitis por rubéola, en la PEPR puede aislarse el virus de la rubéola del tejido cerebral, lo que sugiere una patogenia infecciosa, aunque de tipo «lento». Los hallazgos clínicos y la evolución son indistinguibles de la PEES y de otros síndromes neurodegenerativos por «virus lentos» El fallecimiento sobreviene a los 2-5 años del inicio.
Otros síndromes neurológicos que se han descrito en pocos casos de rubéola son el síndrome de Guillain-Barré y la neuritis periférica. La miocarditis es una complicación infrecuente.
Síndrome de rubéola congénita
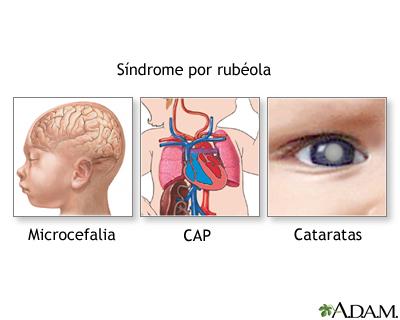
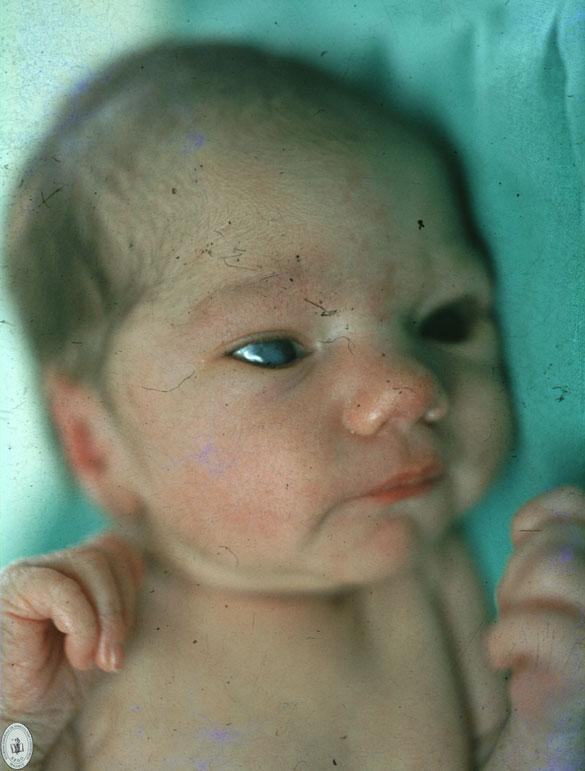
En 1941, Norman Gregg, un oftalmólogo australiano, describió por primera vez un síndrome de cataratas y cardiopatía congénita con o sin retraso mental y microcefalia que asoció correctamente con una infección materna por rubéola a principios de la gestación. La hipoacusia neurosensorial es el hallazgo aislado más frecuente en los lactantes con SRC. La mayoría de estos lactantes tiene algún grado de crecimiento intrauterino retardado. Los hallazgos retinianos denominados retinopatía en sal y pimienta constituyen la anomalía ocular más frecuente, pero su impacto sobre la visión es escaso. El signo ocular más grave es la catarata uni o bilateral, que se presenta en alrededor del 33% de los niños. Las anomalías cardíacas aparecen en la mitad de los niños infectados durante las 8 primeras semanas de gestación. La persistencia del conducto arterioso es la cardiopatía más frecuente, seguida de las lesiones de las arterias pulmonares y de las valvulopatías.
Se ha descrito una neumonitis intersticial causante del fallecimiento en algunos casos. Las anomalías neurológicas son frecuentes y pueden progresar después del nacimiento. La meningoencefalitis se encuentra en el 10-20% de los lactantes con SRC y puede persistir hasta 12 meses. El seguimiento longitudinal realizado durante 9-12 años en lactantes sin retraso mental inicial puso de manifiesto la aparición progresiva de anomalías adicionales sensoriales, motoras y conductuales, tales como hipoacusia y autismo. También se han encontrado casos infrecuentes de PEPR después de un SRC. En una minoría de pacientes se ha descrito un retraso del crecimiento y una talla baja final. También se han publicado casos poco habituales de síndromes de inmunodeficiencia. Existen una serie de manifestaciones tardías del SRC. Además de la PEPR se encuentran la diabetes mellitus (20%), la disfunción tiroidea (5%) y el glaucoma y las alteraciones visuales asociadas a la retinopatía, que antes se consideraban benignas.
Principales manifestaciones clínicas
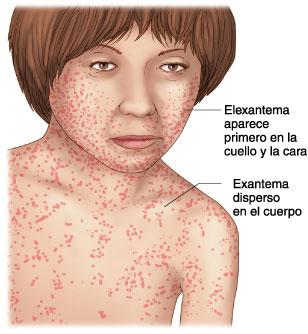
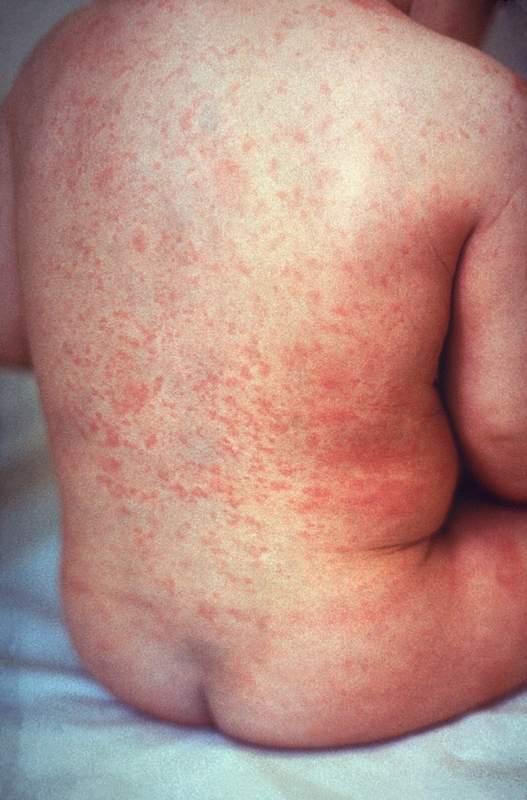
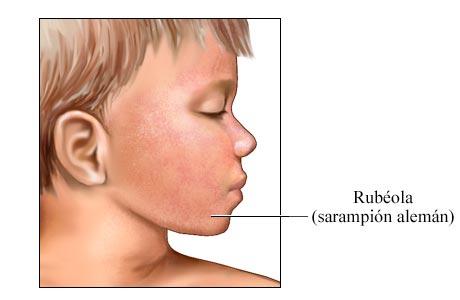
La infección posnatal de la rubéola es una enfermedad leve difícil de distinguir de otras infecciones virales, sobre todo en los niños. Después de un período de incubación de 14-21 días, comienza una fase prodrómica con febrícula, dolor faríngeo, eritema ocular con o sin dolor ocular, cefalea, malestar general, anorexia y linfadenopatía. Los ganglios suboccipitales, retroauriculares y cervicales anteriores son los más marcados. En los niños, la primera manifestación de la rubéola suele ser el exantema, que es variable e inespecífico. Comienza en la cara y el cuello en forma de unas máculas pequeñas, irregulares y rosadas que coalescen, y se disemina en sentido centrífugo para afectar al torso y las extremidades, donde tiende a aparecer como máculas separadas Cerca del momento en el que aparece el exantema, al explorar la faringe pueden encontrarse unas lesiones diminutas de color rosado (manchas de Forchheimer) o hemorragias petequiales en el paladar blando. El exantema desaparece a partir de la cara y se extiende al resto del cuerpo, de modo que puede que no todo el organismo se afecte en un mismo momento. La duración del exantema suele ser de 3 días, y suele desaparecer sin descamación. Es frecuente que haya infecciones subclínicas, y el 25-40% de los niños puede no tener exantema.
Manifestaciones clínicas del síndrome de rubéola congénita (SRC) en niños después de una rubéola materna
(SRC) en 376 niños después de una rubéola materna
Hipoacusia 67%
Ocular 71%
Cataratas 29%
Retinopatía 39%
Cardiopatía* 48%
Persistencia del conducto arterioso 78%
Estenosis de la arteria pulmonar derecha 70%
Estenosis de la arteria pulmonar izquierda 56%
Estenosis de la válvula pulmonar 40%
Bajo peso al nacer 60%
Retraso psicomotor 45%
Púrpura neonatal 23%
Fallecimiento 35%
(Otros hallazgos: hepatitis, bandas lineales en los huesos, opacidad corneal, glaucoma congénito, retraso del crecimiento)
PRUEBAS DE LABORATORIO
Durante la rubéola posnatal se ha descrito la presencia de leucopenia (glóbulos blancos disminuidos) , neutropenia (segmentados disminuidos) y una trombocitopenia leve (plaquetas disminuidas)
El diagnóstico específico de rubéola es esencial por motivos epidemiológicos, para el diagnóstico de la infección en mujeres embarazadas y para confirmar el diagnóstico de rubéola congénita. La prueba diagnóstica más frecuente es el análisis de inmunoabsorción enzimática de la inmunoglobulina M (IgM) contra la rubéola. Al igual que con cualquier prueba serológica, el valor predictivo positivo del análisis disminuye en las poblaciones con una baja prevalencia de la enfermedad.
Los análisis deberían realizarse en el contexto de un antecedente indicativo de exposición o de signos clínicos compatibles. La sensibilidad y especificidad relativas de los kits comerciales utilizados en la mayoría de los laboratorios son del 96-99% y del 86-97%, respectivamente. En los niños con infección congénita, hay que tener en cuenta a la hora de realizar análisis al principio de la etapa de lactancia que pueden producirse resultados falsos negativos debido a la presencia de anticuerpos IgG circulantes competidores en estos pacientes, en quienes debería realizarse un análisis de captura de IgM, un análisis mediante reacción en cadena de la polimerasa-transcriptasa inversa, o un cultivo viral para lograr la confirmación
La rubéola puede presentarse con características específicas que sugieran el diagnóstico. suele confundirse con otras infecciones porque es infrecuente, a semejanza de otros procesos enxantemáticos virales, y es variable a la hora de presentar signos típicos.
En los casos graves puede parecerse al sarampión. La ausencia de manchas de Koplik y de una fase prodrómica grave, así como la existencia de una evolución más corta permiten diferenciarla del sarampión.
Otras enfermedades que suelen confundirse con la rubéola son las infecciones provocadas por adenovirus, parvovirus B19 (eritema infeccioso), virus de Epstein-Barr, enterovirus y Mycoplasma pneumoniae.
Tratamiento
No existe un tratamiento específico para la rubéola adquirida ni para el SRC.
TRATAMIENTO DE SOPORTE
La rubéola posnatal suele ser una enfermedad leve que requiere tan sólo antipiréticos y analgésicos. Se puede considerar la administración intravenosa de inmunoglobulina o de corticoides en la trombocitopenia grave que no remita.
El tratamiento de los niños con SRC es más complejo y requiere una evaluación pediátrica, cardíaca, audiológica, oftalmológica y neurológica, así como un seguimiento, pues muchas manifestaciones pueden no estar presentes al principio o pueden empeorar con el tiempo. La detección selectiva auditiva es fundamental, pues la intervención precoz puede mejorar la evolución.
PRONÓSTICO
La infección posnatal por rubéola tiene un pronóstico excelente. La evolución a largo plazo del SRC es menos favorable y algo variable. La reinfección con el virus salvaje se produce en la vida posnatal tanto en personas que se infectaron previamente con la rubéola por el virus salvaje como en personas vacunadas.
La reinfección con una evolución grave en adultos o niños es infrecuente y se ignora su relevancia.
PREVENCIÓN
Los pacientes con una infección posnatal deberían aislarse de las personas susceptibles durante 7 días después del inicio del exantema. En los pacientes hospitalizados se recomienda la aplicación de precauciones estándar y de aislamiento respiratorio. Los niños con SRC pueden excretar el virus en las secreciones respiratorias hasta cumplir 1 año de edad y deberían mantenerse las precauciones de contacto hasta ese momento, a menos que los cultivos de orina y de las secreciones faríngeas sean negativos. Unas precauciones similares se aplican en los pacientes con SRC respecto a su asistencia a la escuela y a guarderías.
La exposición de las mujeres embarazadas susceptibles plantea un riesgo potencial para el feto. En las gestantes expuestas a la rubéola, debería extraerse una muestra de sangre lo antes posible para el análisis de anticuerpos IgG específicos de rubéola; también debería guardarse una muestra congelada para análisis posteriores.
Descubre todo lo que debes de saber sobre el Sarampión y como Prevenirlo con solo un click
VACUNACIÓN
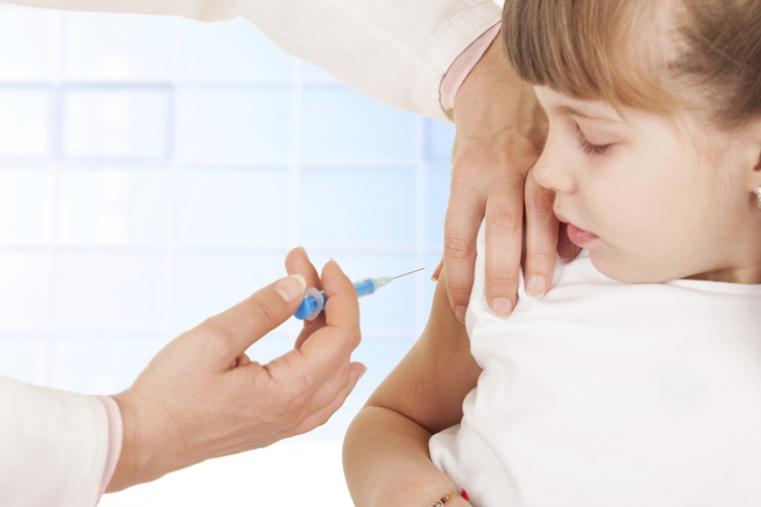
La vacuna contra la rubéola, que suele administrarse en combinación con la vacuna contra el sarampión y la parotiditis (SPR) o también con la de la varicela (SPRV), en una pauta de 2 dosis a los 12-15 meses y a los 4-6 años de edad. En teoría, puede ser igual de eficaz que la profilaxis postexposición si se administra en los 3 primeros días tras la exposición. La vacuna no debería administrarse en pacientes con una inmunodeficiencia grave (p. ej., en los trasplantados). Los pacientes con infección por el VIH que no presenten una inmunodeficiencia grave pueden beneficiarse de la vacunación. La fiebre no es una contraindicación, pero si se sospecha una enfermedad más grave, debería diferirse la inmunización. Las preparaciones de inmunoglobulina pueden inhibir la respuesta serológica contra la vacuna. La vacuna no debería administrarse durante la gestación. Si se produce un embarazo en los primeros 28 días tras la inmunización, la paciente debería recibir asesoramiento sobre los riesgos para el feto. En estudios realizados con más de 200 mujeres que se inmunizaron de forma inadvertida con la vacuna contra la rubéola durante la gestación se demostró que ninguno de sus hijos desarrolló un SRC. Por tanto, es probable que no sea necesario practicar un aborto. Las reacciones adversas a la vacuna contra la rubéola son infrecuentes en los niños. La administración de la vacuna SPR se asocia a fiebre en el 5-15% de las vacunaciones y a exantema en alrededor del 5%. Las artralgias y artritis son más frecuentes después de la vacunación contra la rubéola en los adultos. Alrededor de un 25% de las mujeres pospuberales presentan artralgias y un 10% desarrolla artritis. También pueden producirse casos de neuropatías periféricas y de trombocitopenia transitoria.
La entrada 5 Complicaciones más Frecuentes de la Rubeóla aparece primero en Mega Medico.