Las reacciones adversas a los alimentos consisten en cualquier reacción no deseada que se produce tras la ingestión de un alimento o de un aditivo alimentario y se dividen clásicamente en intolerancias a alimentos, que son respuestas fisiológicas adversas, e hipersensibilidad a alimentos, que comprenden respuestas inmunitarias adversas. Hasta el 6% de los lactantes y niños pequeños experimentan reacciones alérgicas a los alimentos en los primeros tres años de vida, incluidos alrededor de un 2,5% con alergia a la leche de vaca, un 1,5% con alergia al huevo y un 0,6% con alergia al cacahuete.
La mayoría de los niños «supera» la alergia a la leche y al huevo y alrededor de la mitad lo hace en 2-3 años. Por el contrario, alrededor del 80-90% de los niños que tienen alergia al cacahuete, los frutos secos o el marisco, sigue teniéndola durante toda la vida.
¿A que se debe las reacciones adversas a los alimentos?
Las reacciones adversas a los alimentos pueden deberse a intolerancias, que se deben a las propiedades funcionales de los alimentos, o a respuestas fisiológicas del anfitrión como las de hipersensibilidad y las respuestas inmunitarias. Aunque los alimentos representan la mayor carga antigénica a la que se enfrenta el cuerpo, el tejido linfático asociado al intestino es capaz de discriminar con facilidad entre alimentos «inocuos» y microorganismos patogénicos.
Esta reacción se da solo en algunas personas, se puede producir después de la ingesta de pequeñas cantidades de alimento y no tiene relación con ningún efecto fisiológico del mismo. Es una respuesta inmunológica de tipo inmediato y que requiere que haya una primera exposición al alérgeno, aunque esta primera exposición puede haber sido asintomática. La alergia inmediata afecta en un 4-8% de la población infantil, y se debe tomar en cuenta varios factores:
Alérgeno: las costumbres alimentarias de la zona influyen en el desarrollo de las alergias, dentro de los alimentos más antigénicos tenemos: la leche de la vaca, el huevo, el trigo, leguminosas, frutos secos, soja, crustáceos. Cada alimento contiene una gran variedad de sustancias con propiedades antigénicas.
Barrera gastrointestinal: el juego gástrico, las pepsinas, las enzimas pancreáticas, actúan inicialmente sobre el alimento ingerido rompiendo muchas proteínas en péptidos pequeños y aminoácidos que se absorben por células endoteliales de la mucosa. Las proteínas antigénicas y grandes péptidos que atraviesa la barrera gastrointestinal provoca una respuesta inmune que da lugar a una secreción activa de anticuerpos en el intestino.
Capacidad del niño para sintetizar anticuerpos: la carga genética influye en la predisposición a desarrollar anticuerpos frente a cualquier antígeno. Algunos niños pueden generar un desequilibrio, favoreciendo la atracción de células inflamatorias.
Principales alimentos que provocan reacción alérgica
Alimento
Proteína
Leche de Vaca Caseína
Huevo Ovomucoide
Cacahuate Vicilina
Pescado Paralbumina
Principales proteínas de plantas o frutas que provocan reacción alérgica
Polen Proteína Alimento con Reactividad Cruzada
Abedul Bet v1 Manzana
Zanahoria
Patata
Cereza
Ambrosía Sandía
Abedul Melón dulce
Cualquier alimento puede ser un alérgeno alimentario de la clase 1, pero el huevo, la leche, los cacahuetes, los frutos secos de árbol, el pescado, la soja y el trigo son los responsables de alrededor del 90% de las alergias alimentarias durante la infancia. Se han caracterizado muchas de las proteínas alergénicas principales de esos alimentos Existe una reactividad cruzada variable con otras proteínas dentro de un grupo alimentario. La exposición y sensibilización a estas proteínas se produce a menudo en fases muy tempranas de la vida, porque las proteínas alimentarias intactas pasan al niño a través de la leche materna y, tras la introducción de los alimentos sólidos, muchos padres procuran proporcionar a sus hijos una dieta muy variada. Casi todos los casos de alergia a la leche aparecen a los 12 meses de edad y la alergia al huevo a los 18 meses, y la mediana de edad de las primeras reacciones alérgicas al cacahuete es de 14 meses.
También deberías leer: ¿Que hacer si tu hijo presenta alergia alimentaria?
Manifestaciones clínicas:
Anafilaxia: es una reacción aguda, potencialmente fatal, que aparece en la primera hora después de la ingesta de alimento y que afecta varios órganos. Sus síntomas pueden incluir; nauseas, vómitos, dolor abdominal cólico, sibilancias, disnea, cianosis, dolor torácico, urticaria, angioedema, hipotensión y choque anafiláctico.
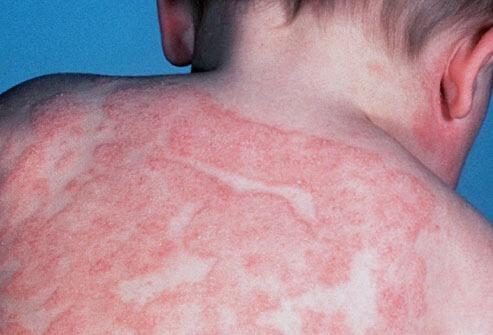
Manifestaciones cutáneas.
Las alergias alimentarias en la piel también son frecuentes en los lactantes y en los niños pequeños.
La dermatitis atópica es una forma de eczema que generalmente comienza al principio de la lactancia y se caracteriza por prurito, una evolución crónica con recaídas y su asociación al asma y la rinitis alérgica, al menos 1/3 de los niños con dermatitis atópica de moderada a grave tiene alergia alimentaria. Cuanto más pequeño es el niño y más intenso el eczema, más probable es que la alergia a alimentos esté interviniendo en la enfermedad.
La urticaria y angioedema agudos se encuentran entre los síntomas más frecuentes de las reacciones alérgicas a alimentos. El inicio de los síntomas puede ser muy rápido, apenas minutos después de la ingestión del alérgeno responsable. Los síntomas se deben a la activación de los mastocitos que portan IgE por la acción de los alérgenos alimentarios circulantes, que se absorben y circulan rápidamente por todo el cuerpo. Los alimentos más frecuentemente incriminados en los niños son el huevo, la leche, los cacahuetes y los frutos secos, aunque cada vez son más frecuentes las reacciones a diferentes semillas (sésamo, semillas de amapola) y frutas (kiwi). Es raro que la urticaria y angioedema crónicos se deban a alergias alimentarias.
Síntomas respiratorios
En un intervalo de tiempo de minutos a dos horas tras la ingesta de alimentos, La alergia respiratoria a alimentos es infrecuente como síntoma aislado. Aunque muchos progenitores creen que la congestión nasal en los lactantes se debe a menudo a la alergia a la leche, muchos estudios demostraron que éste no es el caso. Los síntomas de rinoconjuntivitis inducida por alimentos normalmente acompañan a los síntomas alérgicos de otros órganos diana, como la piel, y constan de síntomas de rinitis alérgica típicos (prurito periocular y lagrimeo, congestión nasal y prurito, estornudos, rinorrea). Las sibilancias aparecen en alrededor del 25% de las reacciones alérgicas a alimentos mediadas por IgE, pero sólo alrededor del 10% de los asmáticos tiene síntomas respiratorios inducidos por alimentos.
Las reacciones alérgicas a alimentos son la causa aislada más frecuente de anafilaxia en los departamentos de urgencia hospitalarios. Además del inicio rápido de síntomas cutáneos, respiratorios y gastrointestinales, los pacientes pueden presentar síntomas cardiovasculares, como la hipotensión, el colapso vascular y las arritmias cardíacas, probablemente debido a una liberación masiva de mediadores del mastocito.
La anafilaxia inducida por el ejercicio y asociada a los alimentos es cada vez más frecuente entre los deportistas adolescentes, en especial del género femenino; la reacción ocurre típicamente cuando el paciente efectúa el ejercicio físico de 2 a 4 horas después de la ingesta de determinados alimentos, pero puede efectuar el ejercicio sin la ingesta previa de dichos alimentos y puede comer los alimentos sin ir seguido de un ejercicio físico sin reacción aparente, estos pacientes pueden tener pruebas cutáneas positivas ala alimento que provoca los síntomas.
Manifestaciones digestivas
Los trastornos gastrointestinales en la alergia a los alimentos son a menudo la primera forma de alergia en los lactantes y niños pequeños afectados y habitualmente debutan con irritabilidad, vómitos o «escupidos», diarrea y escaso aumento de peso.
El síndrome de la enterocolitis inducida por proteínas alimentarias suele aparecer en los primeros meses de vida con irritabilidad, vómitos prolongados y diarrea, lo que puede provocar deshidratación. Los vómitos generalmente se producen 1-3 horas después de la alimentación, y la exposición continuada puede provocar distensión abdominal, diarrea sanguinolenta, anemia y detención del crecimiento. Los síntomas suelen deberse a la leche de vaca y a fórmulas con proteínas de soja, pero también se deben a proteínas procedentes de la leche materna. Se produce una enterocolitis similar en lactantes más mayores y en niños debida a la sensibilidad al arroz, la avena, el trigo, el huevo, el cacahuete, los frutos secos de árbol, el pollo, el pavo y el pescado. Se produce una hipotensión en el 15% de los casos tras la ingestión del alérgeno.
La proctocolitis inducida por proteínas alimentarias debuta en los primeros meses de vida con heces que presentan hebras sanguinolentas en lactantes con aspecto sano. Alrededor del 60% de los casos se produce entre lactantes que reciben alimentación materna y el resto entre niños alimentados con fórmulas de leche de vaca o de proteínas de soja. La pérdida de sangre es habitualmente moderada, pero puede en ocasiones producir anemia.
La enteropatía inducida por proteínas alimentarias debuta a menudo en los primeros meses de la vida con diarrea, a veces esteatorrea y un escaso aumento de peso. Los síntomas comprenden una diarrea prolongada, vómitos en las 2/3 partes de los casos, detención del crecimiento, distensión abdominal, saciedad precoz y malabsorción. En ocasiones se producen anemia, edema e hipoproteinemia. La sensibilidad a la leche de vaca es la causa más frecuente de esta enteropatía inducida por proteínas en los lactantes pequeños, pero también se ha asociado a la sensibilidad a la soja, al huevo, al trigo, al arroz, al pollo y al pescado en niños más mayores. La enfermedad celíaca es la forma más grave de enteropatía inducida por proteínas, aunque puede ser «silente» en muchos pacientes La forma completa se caracteriza por una pérdida más extensa de las vellosidades de absorción y una hiperplasia de las criptas que provoca malabsorción, diarrea crónica, esteatorrea, distensión abdominal, flatulencia y pérdida de peso o retraso del crecimiento. No son infrecuentes las úlceras orales y otros síntomas extraintestinales secundarios a la malabsorción.
La esofagitis eosinofílica alérgica puede debutar desde la lactancia hasta la adolescencia. En los niños pequeños suele estar mediada por células y se manifiesta en forma de reflujo gastroesofágico (RGE) crónico, vómitos intermitentes, rechazo de los alimentos, dolor abdominal, disfagia, irritabilidad, trastornos del sueño y resistencia al tratamiento con medicamentos tradicionales frente al reflujo. De los niños <1 año con RGE, el 40% tiene reflujo inducido por la leche de vaca. La gastroenteritis eosinofílica alérgica se produce en cualquier edad y debuta con síntomas similares a la esofagitis, así como con una pérdida de peso destacada o un retraso del crecimiento, que son las características de este trastorno.
El síndrome de la alergia oral es una hipersensibilidad mediada por IgE que aparece en muchos niños mayores con rinitis alérgica por polen de abedul y de ambrosía. Los síntomas suelen limitarse a la orofaringe y constan del inicio rápido de prurito oral, hormigueo y angioedema de los labios, la lengua, el paladar y la garganta, y en ocasiones una sensación de prurito en los oídos y de ocupación faríngea. Los síntomas son generalmente de corta duración y están causados por la activación local de los mastocitos por las proteínas de la fruta y las verduras frescas que muestran reactividad cruzada con el polen de abedul (manzana, zanahoria, patata, apio, avellanas y kiwi) y el polen de ambrosía (plátano, melones como la sandía y el melón cantalupo).
La anafilaxia gastrointestinal suele debutar con un dolor abdominal agudo y vómitos que acompañan a síntomas alérgicos mediados por la IgE en otros órganos diana.
Reacciones cruzadas
En algunos casos puede producirse reacciones cruzadas entre los alimentos. Así, los niños alérgicos a la leche de la vaca pueden presentar con mucha frecuencia alergia a la leche de cabra, oveja y otras leches de especies animales; los alérgicos al huevo presentan reactividad cruzada con los huevos de otras especies de aves. Los alérgicos a crustáceos presentan reactividad cruzada entre todos los crustáceos, pero pueden tolerar moluscos y otros pescados. Los alérgicos a frutos secos presentan reactividad cruzada entre diversas especies de frutos secos. También se observa reactividad cruzada entre pólenes y alimentos, así los alérgicos al polen de abedul pueden tener alergia a frutas de familia de las rosáceas (melocotón, manzana). Esto es debido a que las proteínas alergénicas están presentes tanto en el alimento como en el polen.
Las formulas que debes darle a tu hijo si es alérgico a la leche de la vaca
La leche de la vaca es el primer alimento no homologo con en que el niño entra en contacto, por lo que constituye el alimento al cual el niño desarrolla alergia con mayor frecuencia durante el primer año de vida. La edad de aparición en la clínica esta determinada por los hábitos en la introducción de la lactancia. Se dice que la edad media de inicio de los síntomas de alergia a la proteína de la vaca es a los 3 meses y medio de edad.
Tratamiento de la reacción adversas a proteínas de la leche de la vaca
Se basa en la eliminación de las proteínas de la leche de la vaca de la dieta del lactante; para ello se dispone de diferentes formulas con proteínas de otra fuente proteica (soja), o bien otras proteínas provenientes de la leche de la vaca pero modificadas (altamente hidrolizadas) para que sean bien toleradas por el lactante alérgico a dichas proteínas o bien formulas mezcla de aminoácidos.
Deberías conocer Curiosidades de la alergia a la leche de la vaca, con solo un click
El tratamiento de la alergia de los alimentos se basa en su eliminación en la dieta del niño, una vez efectuado el diagnostico cierto. La dieta debe ser estricta, ya que pequeños aportes de alimentos puede favorecer la reacción clínica.
Dieta de eliminación
Al realizar una dieta de eliminación pueden surgir trastornos nutricionales sobre todos en niños con alergia alimentaria múltiple, problema de cumplimiento, psicosociales y dificultades en la reintroducción de un alimento que se había suprimido.
Problemas nutricionales
Ocurre sobre todo en lactantes y en los niños afectos de alergia alimentaria múltiple. La dieta de eliminación estricta puede ocasionar deficiencias en cualquier edad y más en el niño en crecimiento, por lo que puede ser necesaria la colaboración de un especialista en nutrición para prevenir ciertas alteraciones.
Cumplimiento
La realización de una dieta de eliminación conlleva la colaboración de la familia, padres y entorno inmediato, y de otros niveles de la sociedad (escuela, restaurantes), por lo que es necesaria una buena educación sanitaria en todos ellos. La información de la familia debe ser exhaustiva, y conforme el niño va creciendo, se le debe informar a el teniendo en cuenta su edad, tipo de alérgenos alimentarios y alimentos con posible reactividad cruzada.
Trastornos psicosociales
El paciente con alergia alimentaria necesita un apoyo continuado para mantener una dieta estricta. Se debe encontrar el equilibrio entre la información suficiente y las situaciones de sobreprotección y alteración de la relación familiar.
Reintroducción
Frecuentemente resulta difícil para el paciente y su familia aceptar los alimentos suprimidos durante años cuando llega la situación de la tolerancia a dichos alimentos.
Evolución
La adquisición de tolerancia a un alimento depende de varios factores: del alimento, del niño, y del grado de sensibilización. Hay una gran variación en la edad de tolerancia a un alimento. Algunos estudios demuestran que la edad de tolerancia es menor cuanto menor es el niño en el momento en la aparición de la clínica. Determinados alimentos como la leche y el huevo, se toleran antes mientras que otros, como el pescado y las leguminosas y frutos secos, tienden a persistir durante muchos años incluso para siempre.
La entrada ¿Que Alimentos Producen Alergia E Intolerancia A Tu Bebe? aparece primero en Mega Medico.