Se trata de una enfermedad infecciosa sistémica de gravedad muy variable, producida por los poliovirus, que afecta sobre todo al sistema nervioso central y, en especial, a la sustancia gris de las astas anteriores de la medula espinal, con producción de parálisis, y que deja secuelas motoras graves. También se conoce como “parálisis infantil”.
Los poliovirus se diseminan desde el tracto intestinal hasta el sistema nervioso central (SNC), donde causan meningitis aséptica y poliomielitis o polio. Estos virus son extraordinariamente resistentes y pueden conservar su infectividad durante varios días a temperatura ambiente.
Los poliovirus son virus ARN de cadena positiva sin cubierta, pertenecientes a la familia Picornaviridae, género Enterovirus, e incluyen tres serotipos de antígenos distintos (tipos 1, 2 y 3).La infección confiere inmunidad de por vida frente al serotipo que produce la enfermedad, pero no induce inmunidad frente a los otros serotipos.
El resultado más devastador de la infección por poliovirus es la parálisis, pero el 90-95% de las infecciones son asintomáticas, e inducen inmunidad protectora. En alrededor del 5% de todas las infecciones se produce la enfermedad con signos clínicos, pero no paralítica, y entre los pacientes infectados sufren la forma paralítica alrededor de 1 de cada 1.000 lactantes y 1 de cada 100 adolescentes.
Antes de la introducción de las vacunas en los países desarrollados, las epidemias de poliomielitis paralítica se observaban sobre todo en adolescentes.
A la inversa, en los países subdesarrollados con malas condiciones sanitarias, la infección durante una época más temprana de la vida produce parálisis infantil.
Las malas condiciones sanitarias y el hacinamiento han permitido la transmisión continuada de poliovirus en ciertos países pobres de África y Asia, a pesar de los esfuerzos globales masivos para erradicar la polio, en algunas áreas con administración de una media de 12-13 dosis de vacuna a los niños menores de 5 años de edad.
¿Como se transmite?
Los seres humanos representan el único reservorio conocido de poliovirus, que se diseminan por vía fecal-oral. Se han aislado poliovirus en las heces desde más de 2 semanas antes de la parálisis hasta varias semanas después del comienzo de los síntomas.
¿Como se produce?
Los poliovirus infectan las células mediante adsorción al receptor de poliovirus, determinado genéticamente. El virus penetra en la célula, pierde su cubierta y libera el ARN, que se traduce a proteínas responsables de su propia replicación, de la detención de la síntesis de proteínas de la célula huésped y de la síntesis de elementos estructurales componentes de la cápside. Las partículas víricas maduras se producen al cabo de 6-8 horas y pasan al medio ambiente al producirse la lisis celular.
Una vez que entran en contacto con el huésped, los poliovirus de tipo salvaje y los de la vacuna penetran a través del tracto gastrointestinal.
El lugar primario de replicación está en las células M que tapizan la mucosa del intestino delgado. Se infectan los ganglios linfáticos regionales y se produce una viremia primaria al cabo de 2-3 días. El virus coloniza múltiples sitios, entre ellos el sistema reticuloendotelial, los depósitos de grasa parda y el músculo esquelético. Es probable que los poliovirus salvajes accedan al SNC por medio de los nervios periféricos.
Las cepas de poliovirus de tipo salvaje no se replican en el SNC, lo que explica la seguridad de la vacuna viva atenuada.
Se desconoce el mecanismo exacto de entrada en el SNC. Sin embargo, una vez en el mismo, el virus puede recorrer las vías neurales y suele afectar a varios sitios dentro del SNC. El efecto sobre las neuronas motoras y vegetativas es más notable y se correlaciona con las manifestaciones clínicas. La inflamación perineuronal, una reacción inflamatoria mixta en la que participan tantos leucocitos polimorfonucleares como linfocitos, se asocia a una destrucción neuronal extensa. También se producen hemorragias petequiales y un edema inflamatorio considerable en las áreas de infección por poliovirus. Estos virus infectan sobre todo las motoneuronas de la médula espinal (células del asta anterior) y del bulbo raquídeo (núcleos de los nervios craneales). Debido a la superposición de la inervación muscular por 2-3 segmentos adyacentes de la médula espinal, los signos clínicos de parálisis en los miembros aparecen cuando ya se ha destruido más del 50% de las motoneuronas. En el bulbo, las lesiones menos extensas causan parálisis y afectación de la formación reticular, que contiene los centros vitales encargados del control de la respiración y la circulación, con riesgo de consecuencias catastróficas. La afectación de las astas intermedia y dorsal y de los ganglios radiculares dorsales de la médula espinal causa las hiperestesias y mialgias típicas de la poliomielitis aguda. Entre las demás neuronas afectadas se incluyen las de los núcleos del techo y el vermis del cerebelo, la sustancia negra y, en ocasiones, el núcleo rojo de la protuberancia; es posible la afectación variable de los núcleos talámicos, hipotalámicos y palidales, y de la corteza motora.
Los lactantes adquieren inmunidad por vía transplacentaria, desde sus madres, que desaparece a velocidad variable durante los 4-6 primeros meses de vida. Es probable que la inmunidad activa consecutiva a la infección natural dure toda la vida, aunque sólo protege contra el serotipo causante de la infección original; es posible que se produzcan infecciones por otros serotipos. Los anticuerpos neutralizantes frente a los poliovirus aparecen varios días después de la exposición, como resultado de la replicación del virus en las células M del tracto intestinal y los tejidos linfáticos profundos. Esta producción temprana de anticuerpos IgG circulantes protege contra la invasión del SNC. La inmunidad local (mucosa), conferida sobre todo por la IgA secretora proporciona una defensa considerable contra la reinfección subsiguiente del tracto gastrointestinal.
Principales manifestaciones clínicas
Las manifestaciones clínicas varían de una enfermedad inaparente a una grave parálisis y muerte.
Se suele considerar que el período de incubación de los poliovirus, desde el contacto hasta los síntomas clínicos iniciales, es de 8-12 días, con un intervalo de 5-35 días. Las infecciones por poliovirus del tipo salvaje pueden seguir varios modelos evolutivos: infección asintomática, que ocurre en el 90-95% de los casos y no produce enfermedad ni secuelas, poliomielitis abortiva, poliomielitis no paralítica o poliomielitis paralítica. La parálisis, si ocurre, aparece 3-8 días después de los síntomas iniciales.
Por lo menos, en 90% o 95% de el infección por poliovirus, la enfermedad se detienen en el periodo de incubación: formas inaparentes, que solo puede reconocerse por aislamiento de poliovirus de las heces y orofaringe o por aumento del total de anticuerpo. En el 4 a 8% de las infecciones por poliovirus, solo se manifiesta la llamada enfermedad previa:
Poliomielitis abortiva
En alrededor del 5% de los pacientes se produce un síndrome inespecífico de tipo seudogripal 1-2 semanas después de la infección, que se conoce como poliomielitis abortiva. La fiebre, el malestar general, la anorexia y la cefalea son características prominentes, y pueden existir faringitis y dolor abdominal o muscular. Los vómitos aparecen de forma irregular. La enfermedad es breve (no más de 2-3 días). La exploración física puede resultar normal o revelar una faringitis inespecífica, dolor a la palpación abdominal o muscular y debilidad. La recuperación es completa y no se producen signos neurológicos ni secuelas.
En el 1 a 2% de estas infecciones, el proceso no se detiene después de la enfermedad previa y, tras un periodo de latencia de unos 4 días sigue su evolución apareciendo nuevas manifestaciones clínicas que caracterizan el llamado periodo preparalitico. Esta difiere de la poliomielitis abortiva por los signos de irritación meníngea, con un cuadro clínicamente indiferenciable de la meningitis aséptica causada por otros enterovirus.
Poliomielitis no paralitica
Alrededor del 1% de todos los pacientes infectados con el poliovirus de tipo salvaje presenta signos de la poliomielitis abortiva, como una cefalea más intensa, náuseas y vómitos, así como dolor y rigidez de los músculos posteriores del cuello, el tronco y los miembros. Son frecuentes la parálisis transitoria de la vejiga y el estreñimiento.
Aproximadamente dos tercios de esos niños pasan por un breve interludio sin síntomas, entre la primera fase (enfermedad menor) y la segunda fase (enfermedad del SNC o enfermedad mayor). La rigidez de la nuca y la columna proporciona la base para el diagnóstico de la poliomielitis no paralítica durante la segunda fase.
La exploración física revela signos de rigidez de nuca y columna y cambios de los reflejos superficiales y profundos. La flexión suave hacia delante del occipucio y el cuello provocará rigidez de nuca. La caída de la cabeza se demuestra colocando las manos debajo de los hombros del paciente y elevando el tronco. Mientras que la cabeza suele seguir el movimiento del tronco, en la poliomielitis con frecuencia cae hacia atrás sin fuerza, aunque no se debe a una verdadera parálisis de los flexores del cuello.
En el lactante que se resiste, puede ser difícil distinguir entre resistencia voluntaria y verdadera rigidez de nuca clínicamente significativa.
Poliomielitis paralitica
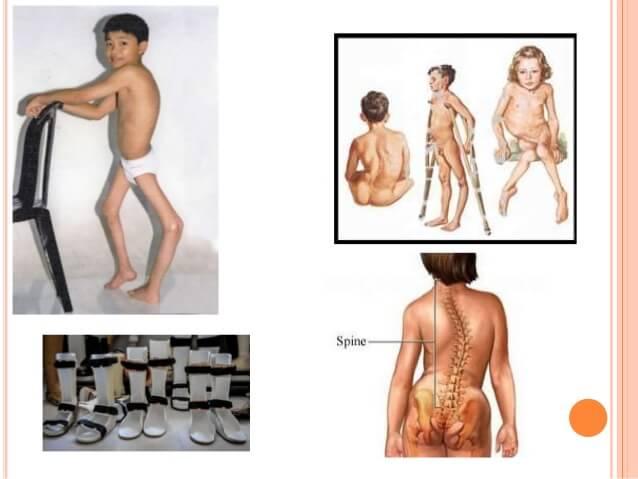
Comienza con la aparición de la parálisis, que se establece bruscamente, en algunos grupos musculares, para irse extendiendo gravemente progresivamente durante varios días. Son parálisis flácidas, como corresponde a lesiones del asta anterior de la medula, y se acompaña de hipotonía que puede estar enmascarada durante los primeros momentos de espasmo por algunos grupos musculares. Existe arreflexia (ausencia de reflejos osteotendinosos) y atrofia muscular precoz que tiende a aumentar a lo largo de la evolución.
Existe dolor muscular intenso y es posible que aparezcan anomalías sensitivas y motoras (p. ej., parestesias, hiperestesias, fasciculaciones y espasmos). En la exploración física, la distribución de la parálisis suele ser desigual. Es posible cualquier combinación de afectación de músculos únicos, múltiples músculos o grupos musculares. Al cabo de 1-2 días aparece parálisis o paresia flácida asimétrica. La afectación más frecuente es la de una pierna, seguida por la de un brazo. En las extremidades suelen afectarse más las zonas proximales que las distales.
Forma respiratoria grave de la poliomielitis
A pesar de la debilidad de los músculos respiratorios el paciente puede responder con un esfuerzo respiratorio tan intenso (asociado con ansiedad y miedo) que puede inducir hiperventilación al comienzo, lo que resulta en alcalosis respiratoria. Tal esfuerzo es agotador y contribuye a la insuficiencia respiratoria.
Existen ciertos patrones característicos de la enfermedad. La poliomielitis espinal pura con insuficiencia respiratoria conlleva tensión, debilidad o parálisis de los músculos respiratorios (sobre todo el diafragma y los intercostales), sin afectación clínica discernible de los nervios craneales ni de los centros vitales que controlan la respiración, la circulación y la temperatura corporal. Los signos clínicos asociados con la alteración de los músculos respiratorios comprenden: 1) aspecto de ansiedad, 2) incapacidad para hablar sin pausas frecuentes, por lo que el paciente utiliza frases breves, entrecortadas y disneicas, 3) aumento de la frecuencia respiratoria, 4) movimiento de las alas nasales y los músculos accesorios de la respiración, 5) imposibilidad de toser o inspirar con profundidad, 6) movimientos abdominales paradójicos, causados por inmovilidad diafragmática debida a espasmo o paresia de uno o ambos hemidiafragmas, y 7) inmovilidad relativa de los espacios intercostales, que puede ser segmentaria, unilateral o bilateral. Cuando los brazos están débiles, y sobre todo en los pacientes con parálisis del deltoides, la situación puede ser de parálisis respiratoria inminente, ya que los núcleos de los nervios frénicos se encuentran en áreas adyacentes de la médula espinal. La observación de la capacidad de respiración torácica del paciente mientras se inmovilizan manualmente los músculos del abdomen revela los grados menores de parálisis.
¿Cuáles son los factores de riesgo?
Antes de la pubertad, las infecciones por poliovirus aparecen en ambos sexos por igual, si bien la forma paralitica es mas frecuente en los varones. En los adultos, las mujeres tienen mayor riesgo de infección, pero no de parálisis. La incidencia y la gravedad de la poliomielitis pueden ser mayores en las mujeres embarazadas: el embarazo induciría un estado de relativa inmunosupresión y mayor susceptibilidad a una enfermedad más grave. El cansancio y el ejercicio extenuante aumentan de forma importante la incidencia y gravedad de la poliomielitis paralitica. La poliomielitis paralitica tienden a localizarse en la extremidad en donde se ha aplicado la inyección intramuscular en las dos semanas previas al comienzo de los síntomas de la infección o de una extremidad lesionada por una fractura o un traumatismo quirúrgico o de otro tipo. Observaciones experimentales que el mecanismo dele efecto provocador del traumatismo no es la diseminación del virus desde la periferia a lo largo de las vías nerviosas, sino mas bien un efecto reflejo sobre los vasos sanguíneos, que permite el acceso del virus desde la sangre circulante. Las personas amigdalectomizadas se hallan expuestas a un riesgo mas elevado para presentar una poliomielitis bulbar, tanto en las personas en quienes la infección comienza poco antes o después de la amigdalectomia en un pasado remoto. Finalmente, se acepta que factores genéticos pueden desempeñar un papel en la susceptibilidad al desarrollo de formas paraliticas.
¿Qué complicaciones produce esta enfermedad?
La poliomielitis paralítica se puede asociar con numerosas complicaciones. Durante la fase aguda o de convalecencia puede producirse una dilatación gástrica aguda brusca, que aumenta la dificultad respiratoria; están indicadas la aspiración gástrica inmediata y la aplicación externa de bolsas de hielo. Las melenas lo bastante graves como para requerir transfusión se pueden deber a erosiones intestinales superficiales, únicas o múltiples; la perforación es infrecuente.
Durante la fase aguda es habitual la hipertensión leve, que dura algunos días o semanas y que probablemente está relacionada con lesiones de los centros vasorreguladores en el bulbo y, en especial, con hipoventilación. En las fases avanzadas, la inmovilización puede dar lugar a hipertensión junto con hipercalcemia, nefrocalcinosis y lesiones vasculares. La visión borrosa, la cefalea y una sensación de mareo asociada con hipertensión deben considerarse signos premonitorios de convulsiones francas. Son infrecuentes las irregularidades cardíacas, aunque no son raras las anomalías electrocardiográficas sugestivas de miocarditis. En ocasiones se produce un edema agudo de pulmón, sobre todo en pacientes con hipertensión arterial. La hipercalcemia se debe a la descalcificación esquelética que comienza poco después de la inmovilización y conduce a hipercalciuria, que a su vez predispone a la formación de cálculos, sobre todo en presencia de estasis e infección de la orina. La única medida preventiva es la ingesta abundante de líquidos.
Después de un intervalo de 30-40 años, hasta el 30-40% de las personas que sobrevivieron a la poliomielitis paralítica en la infancia puede experimentar dolor muscular y exacerbación de la debilidad existente o desarrollar paresia o parálisis nuevas. Esta entidad, denominada síndrome pospolio, sólo se ha descrito en personas infectadas en la época en la que existían las cepas salvajes de poliovirus. Entre los factores de riesgo para este síndrome se incluyen una duración mayor del intervalo desde la infección aguda por poliovirus, presencia de afectación residual permanente después de la recuperación de la enfermedad aguda y sexo femenino.
¿Cómo Prevenir?
La vacunación es el único método eficaz para prevenir la poliomielitis. Las medidas higiénicas ayudan a limitar la diseminación de la infección entre los niños pequeños, pero la inmunización es necesaria para controlar la transmisión en todos los grupos de edad. Se ha demostrado la eficacia tanto de la vacuna de poliovirus inactivado (VPI), cuyos métodos de producción han mejorado respecto de los que se usaban al principio y que a veces se denomina VPI potenciada, como de la vacuna con virus vivos atenuados administrada por vía oral (VPO), para prevenir la infección por poliovirus y la poliomielitis paralítica. Ambas vacunas inducen la producción de anticuerpos frente a las tres cepas de poliovirus. La VPI induce títulos séricos más elevados de anticuerpos IgG, pero la VPO también origina un aumento significativamente mayor de la inmunidad mucosa IgA en la orofaringe y el tracto gastrointestinal, lo que limita la replicación de las cepas salvajes de poliovirus salvajes en esos lugares. La transmisión de éstos por diseminación fecal está limitada en los receptores de VPO. La inmunogenicidad de la VPI no se ve afectada por la presencia de anticuerpos maternos y la VPI carece de efectos adversos. La vacuna con virus vivos puede experimentar una reversión a la neurovirulencia cuando se multiplica en el tracto gastrointestinal humano, y puede causar PPAV en los niños vacunados o en sus contactos. Con tal fin, la OMS usó cuatro estrategias básicas: inmunización sistemática, días nacionales de inmunización, vigilancia de la parálisis flácida aguda e inmunización de barrido. La vacuna antipolio oral es la única recomendada por la OMS para erradicar la enfermedad. A finales de 1999 se habían realizado al menos un conjunto de días de inmunización nacional en cada país del mundo endémico para la poliomielitis. Esta intervención ha logrado una disminución superior al 99% del número de casos de poliomielitis; a principios de 2002 sólo quedaban 10 países endémicos en el mundo.
Puede que sea necesario que la OMS coordine la interrupción sincrónica global del uso de VPO después de unas campañas masivas. En los países desarrollados con unas tasas elevadas de cobertura vacunal debe alentarse la transición a la VPI. En los países donde el riesgo de PPAV sea mayor que el de la transmisión de la poliomielitis, las vacunas inyectables de poliovirus siguen confiriendo inmunidad y se usan de forma rutinaria, mientras que en otros países que no puedan costear la VPI o en los que la transmisión sea endémica, se continuará utilizando la VPO, tanto en la inmunización rutinaria como en las estrategias de días nacionales de inmunización.
La entrada Conoce Sobre La Poliomielitis O Parálisis Infantil Y la Vacuna Que La Previene aparece primero en Mega Medico.