La Otitis Media es considerada un problema en salud pública, gracias a su alta prevalencia en nuestra población infantil y a las complicaciones irreversibles que pueden llegar a desencadenar en los casos recurrentes y mal tratados, como por ejemplo hipoacusia, o mejor conocida como “sordera”. Se estima que la incidencia global de infección del oído medio, se encuentra entre el 10 y 15%, es decir aproximadamente 710 millones de casos al año, de los cuales el 55% pertenecen a niños menores de 5 años de edad.
¿Qué significa Otitis Media?
La infección del oído medio se define como la acumulación de líquido purulento en la cavidad timpánica, debido a una colonización de microorganismos potencialmente patógenos en la mucosa de revestimiento.
“Para una mejor comprensión de la patología del oído medio, es de suma importancia realizar un breve repaso de la anatomía media del oído”
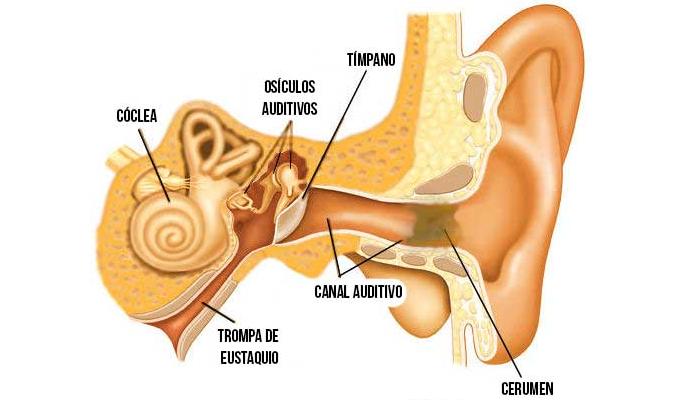
La cavidad timpánica u oído medio se localiza en la porción petrosa del hueso temporal, es una cámara estrecha ocupada por aire y que cumple una función de trasmisión de las ondas sonoras gracias a una cadena de huesillos relacionados con la audición y mantiene un equilibrio del aire en su interior con la presión atmosférica.
Dentro de la cavidad timpánica encontramos los huesillos auditivos (martillo, yunque y estribo), musculo tensor del tímpano, musculo estapedio, el nervio cuerda del tímpano y el plexo nervioso timpánico.
El oído medio tiene forma de caja, y está compuesta por 6 paredes; una pared lateral conformada en su gran mayoría por la convexidad de la membrana timpánica y el mango del martillo que se encuentra insertado en esta membrana, por arriba de esta se forma una pared lateral ósea perteneciente al receso epitimpanico;
Una pared tegmentaria que corresponde al techo de la cavidad, formada por el receso epitimpanico el cual se compone de una fina lámina de hueso que separa la cavidad timpánica del suelo de la fosa craneal media.
Una pared yugular correspondiente al suelo de la cavidad, la cual recibe su nombre gracias a que está formada por una fina lamina de hueso que separa la caja timpánica del bulbo superior de la vena yugular interna.
Una pared laberíntica o región medial de la caja, se compone por una protuberancia que corresponde a la porción inicial de la cóclea (órgano de la audición) que protruye en su primer giro basal hacia la cavidad timpánica, y las ventanas oval y redonda (comunican el oído medio con el oído interno).
Una pared carotídea o anterior, que recibe su nombre ya que una lámina de hueso separa la cavidad del conducto carotídeo. En la parte superior de esta pared existe un conducto para el musculo tensor del tímpano y una abertura que corresponde a la porción inicial de la trompa auditiva, también llamada faringotimpánica o de eustaquio (responsable de mantener la presión de aire de la cavidad, ya que se comunica con la nasofaringe y que se abre durante la deglución o el bostezo como medida de equilibrio para que entre aire de la nasofaringe y así igualar las presiones de la cavidad con la presión atmosférica).
Y por último una pared mastoidea o posterior, la cual se comunica con las celdas mastoideas a través del antro mastoideo de la apófisis mastoides, gracias a una abertura en la parte superior de la pared, llamada aditus. Además presenta un conducto para el nervio facial.
Clasificación de la Otitis Media
La Otitis media o infección del oído medio se puede clasificar en 3 entidades patológicas, según los aspectos clínicos, aparición y evolución de la enfermedad en:
Otitis media aguda, caracterizada por aparición brusca de los signos y síntomas característicos.
Otitis con derrame, como una complicación subaguda de esta infección, caracterizada por derrame purulento y sanguinolento severo a través de una membrana timpánica perforada.
Y por último en otitis supurativa crónica, caracterizada por una persistencia de la sintomatología y datos otoscópicos a lo largo del tiempo (mayor de 1 mes).
¿Cómo se produce la infección y cuáles son los microorganismos patógenos mas frecuentes?
La colonización de microorganismos patógenos tiene lugar en la mucosa del oído medio, mediante procesos que debiliten a la barrera mecánica de la mucosa que compone la cavidad timpánica, como lo son la mircroflora bacteriana normal (Streptococcus Viridans) y moco con propiedades antibacteriales que inhiben la proliferación de microorganismos patógenos.
Además, en aquellos procesos infecciosos rinosinusales que por continuidad del epitelio (entre la trompa y la caja timpánica) puedan invadir la mucosa del oído medio, o bien sea mediante procesos inflamatorios o congénitos que alteren la anatomía y fisiología de la trompa de eustaquio, impidiendo un adecuado flujo de aire y secreciones mucosas del oído medio hacia la nasofaringe, lo cual cree un ambiente propenso para crecimiento bacteriano, por el estancamiento de secreciones.
Etiología
Los patógenos causales más frecuentes de Otitis Media son bacterias, en más del 50% de los casos, por orden de frecuencia son: Streptococcus Pneumoniae, Haemophilus Influenzae, Moraxella Catarrhalis y Streptococcus Pyogenes.
Gracias a estudios recientes y eficaces con antígenos víricos sensibles y pruebas de ácido nucleico se han podido detectar virus entre el 40 y 50% de los oídos infectados, lo que quiere decir que la presencia de estos en las vías respiratorias altas no solamente corresponden a un factor predisponente, sino que también son capaces de desencadenar una respuesta inflamatoria. Por otro lado también se han podido detectar en no más del 15% de los casos, virus en cultivos de otitis con derrame.
Gracias a la aparición de la vacuna neumocócica conjugada (en países donde se encuentre disponible) han disminuido las infecciones del oído medio por neumococos considerablemente, mientras que las colonizaciones por H. Influenzae se ven en aumento. Esta vacuna posee una alta eficacia contra un gran número de serotipos para neumococo ya que en ella se incluyen los más multiresistentes.
Sin embargo por el inadecuado e incontrolable uso de los antibióticos sin prescripción médica ésta resistencia bacteriana sigue aumentando, y es el neumococo quien adquiere las condiciones para evadir los mecanismos de acción de los fármacos, las mutaciones consecutivas estructurales de las tres proteínas de unión de la bacteria a el antibiótico es la responsable de inhibir sus efectos antibacterianos.
Los antibióticos hoy en día con mayor resistencia bacteriana pueden ser uno o varios (generalmente las penicilinas y macrólidos), según las potentes mutaciones que desarrollen las cepas.
Se han estudiado diversos grupos de fármacos antibacterianos para lograr establecer su eficacia contra el neumococo, y se tienen los siguientes por orden de resistencia bacteriana: Trimetoprim-Sulfametoxazol 65%, Cefalosporinas 35% (cefixima, cefaclor, cefuroxima, cefprozilo, cefpodoxima y cefdinir), Macrólidos 32%, y por ultimo Amoxicilina 2% de resistencia bacteriana.
¿Cuáles son los factores de Riesgo para desarrollar infección del oído medio?
Los niños son los principales afectados por una Otitis Media, gracias a que los factores de riesgo son más propensos para nuestra población infantil. Estos pueden ser todos aquellos que produzcan como consecuencia aumento de la colonización bacteriana en la mucosa del oído medio y disfunción de la trompa de eustaquio.
La colonización bacteriana nasofaríngea por agentes patógenos como S. pneumoniae, H. influenzae o M. catarrhalis, incrementa el riesgo de infección del oído medio, y ocurre con más frecuencia en guarderías que en el hogar. En cambio la colonización por S. viridans puede prevenir este tipo de infección, ya que estos microrganismos pertenecen a la microflora normal de la mucosa ótica e inhiben el crecimiento y proliferación de bacterias potencialmente patógenas.
Las infecciones víricas predisponen a la mucosa del oído a una colonización bacteriana por parte de los microrganismo patógenos típicos de otitis. Además, por un proceso inflamatorio que se desencadena en la nasofaringe (típico de los las infecciones víricas), esta inflamación puede extenderse hacia la trompa de eustaquio, ocasionando disfunción en la abertura de la trompa y como consecuencia estancamiento de secreciones de moco.
Las exposiciones al humo del cigarrillo predisponen a colonización bacteriana, así como también a disfunción de las trompas de eustaquio al desencadenar y prolongar una respuesta inflamatoria debido al contacto de estas sustancias irritantes del cigarrillo con la mucosa nasofaríngea.
Las alteraciones en las defensas inmunitarias, como por ejemplo aquellas inmunosupresiones selectivas para IgA experimentan con frecuencia infecciones respiratorias altas y bajas. Otra alteración en el sistema inmunológico del niño incluye una mala alimentación por lactancia materna, lo cual disminuye la adquisición de anticuerpos maternos hacia el niño.
las malformaciones craneofaciales están relacionadas con infección recurrente del oído medio, como ocurre en el síndrome de down. El paladar de estos pacientes es hendido y sus trompas de eustaquio son cortas, lo que trae como consecuencia a un mayor flujo de secreciones mucosas entre nasofaringe y oído medio, así como también de patógenos infectantes.
¿Cómo se realiza el Diagnostico?
El diagnostico de Otitis Media es sencillo cuando se realiza un buen interrogatorio y exploración física con el otoscopio. Los síntomas que presenta el paciente no varían mucho con respecto a los 3 diferentes tipos de presentación clínica, y son esenciales tenerlos presentes para el diagnóstico.
Signos y Síntomas
La otitis media aguda se caracteriza por la aparición brusca y de fuerte intensidad de inflamación del oído medio que ocasiona otorrea o no y fuerte dolor (otalgia), con síntomas concomitantes como fiebre, irritabilidad, sensación de oído tapado, anorexia, vómitos, dolor al masticar y deglutir.
A la inspección con el otoscopio neumático se observa una membrana timpánica que sobresale (edematosa), y eritematosa, con disminución de la movilidad cuando se insufla aire en el oído a través del otoscopio.
La otitis media con derrame, es una complicación subaguda de la anterior, en la cual predomina una marcada perforación de la membrana timpánica y que a la inspección se visualiza un derrame con pus y sangre.
A la exploración con el otoscopio se observa una membrana timpánica sin edema, de color amarillenta o blanquecina, perforada con abundante exudado purulento, y las paredes del conducto auditivo externo pueden encontrarse edematosas y eritematosas (en la mayoría de los casos se asocia con otitis externa).
Otitis media supurativa crónica, se caracteriza por una infección del oído medio recurrente, que persiste por más de 1 mes y se vincula con disminución de la audición e hipotrofias del tímpano, lo síntomas suelen ser menos graves que la otitis aguda, pero a la inspección solemos encontrar un tímpano morfológicamente alterado, la membrana timpánica suele estar adherida a los huesillos óticos, perforada, y con exudado de un líquido espeso sanguinolento y purulento.
Se debe recurrir a la realización de cultivos de secreción y antibiograma en los casos de otitis recurrentes, ya que por su cronicidad quiere decir que los tratamientos antibióticos empíricos fracasaron, y se necesita determinar con precisión el microrganismo causal y su sensibilidad a los antibióticos.
En caso de estar ante un proceso infeccioso crónico en el cual exista una ausencia de exudado a través de la membrana timpánica se recomienda realizar una timpanocentesis para la toma de muestra del cultivo de secreción.
Otro dato que debemos tener en cuenta a la hora de visualizar la membrana timpánica a través de otoscopía neumática, es no confundirla con un tapón de cerumen, debemos conocer muy bien la anatomía del oído antes de visualizar a través de este valioso instrumento, ya que existen casos en donde el explorador confunde la membrana timpánica con un tapón de cerumen.
Es por ello que debe realizarse una limpieza del exceso de material sanguinolento, purulento y cera, para poder visualizar la configuración y aspectos de la membrana. En los casos donde no se pueda realizar una adecuada limpieza se debe dejar el diagnostico como otitis incierta.
¿Cómo tratamos a las infecciones del oído medio?
El tratamiento médico consiste en aliviar el dolor y erradicar la infección bacteriológica del oído medio.
Para el dolor grave se pueden utilizar analgésicos orales como paracetamol o ibuprofeno, y asociar una gota de anestésico tópico como la benzocaína y antipirina. También en sustitución de los analgésicos orales, existen gotas óticas analgésicas con mayor eficacia por tener una acción más directa, estas pueden ser como por ejemplo corticoesteroides o fluocinolona (las más utilizadas).
Mientras que para los dolores de leves a moderados solo puede requerirse un solo tipo de analgesia y sin asociar anestésicos tópicos.
El tratamiento antibiótico representa una medida cautelosa que debe ser solo empleada si el medico lo considera, pues hoy en día los padres de niños afectados por Otitis Media suelen acudir por si solos a los antibióticos sin prescripción médica, lo que es considerado un factor predisponente para resistencia al tratamiento y a desarrollar otitis supurativa crónica, otitis a repetición. La antibióticoterapia está indicada solo en los siguientes pacientes:
Menores de 6 meses.
Edades comprendidas entre 6 meses a 2 años en los casos confirmados de otitis infecciosa, mientras que en los diagnósticos inciertos solo se recomienda cuando la enfermedad sea grave (fiebre, irritabilidad, vómitos, etc.)
En niños mayores de 2 años cuando el diagnostico confirmado sea por infección severa.
En los pacientes que no se requiera la administración de antibióticos se recomienda tratamiento sintomático y observar la evolución del oído medio a través de otoscopio neumático. Se debe iniciar la antibióticoterapia en estos pacientes siempre y cuando la infección perdure por 72 horas o más.
¿Cuál es el tratamiento antibiótico de elección?
Hoy en día estudios recientes han demostrado eficacia de ciprofloxacino tópico al 0,3% más acetónido de fluocinolona al 0,025% en solución ótica para la Otitis Media con tubos de timpanostomia.
La amoxicilina sigue siendo un tratamiento de elección como antibiótico oral, siempre y cuando se utilicen dosis elevadas, para evitar así que se desarrolle resistencia por parte de las bacterias patógenas. Cuando han pasado 48 a 72 horas de fracaso con amoxicilina, se recomienda asociar ácido clavulánico para mejorar su eficacia.
Si el niño presenta efectos adversos para este antibiótico como por ejemplo urticarias, se debe suspender el tratamiento y administrar cefalosporinas como, cefuroxima, cefdinir o cefpodoxima.
Te interesa informarte sobre otros procesos patológicos del oído como Otitis Externa, y Asma Bronquial, otra situación frecuente en nuestra población infantil.
.